
Добрый день, уважаемые читатели. Сегодня мы продолжаем изучать физиологию центральной эндокринной системы. Это третья по счёту часть (с вводной статьёй — четвёртая), и сегодня мы будем говорить про гипофиз.
Ранее мы уже изучили анатомию и физиологию гипоталамуса — как вы помните, это главный босс эндокринной системы, который получает информацию обо всё, что происходит с нашим организмом. Это касается зрительной, обонятельной информации, концентрированности крови, настроения, возбуждения, количество гормонов, медиаторов и многое другое.
Гипоталамус передаёт сигналы гипофизу в виде гормонов либеринов, которые стимулируют активность определённых зон гипофиза, и статинов, которые её тормозят.
Однако, гипоталамус будет передавать гипофизу не только либерины и статины. Об этом, а также об обещанных мной клинических интересностях вы узнаете в этой статье.
Анатомия гипофиза
Топография и строение гипофиза
Как всегда, сначала мы должны изучить анатомию рассматриваемого нами органа. Итак, гипофиз (hypophysis) входит в состав промежуточного мозга (diencephalon). Он представляет собой небольшой округлый придаток, который соединяется с гипоталамусом через гипофизарную ножку.
В клиновидной кости черепа для гипофиза есть специальное углубление — турецкое седло (sella turcica). Отличную иллюстрацию я нашёл в Атласе Грея:
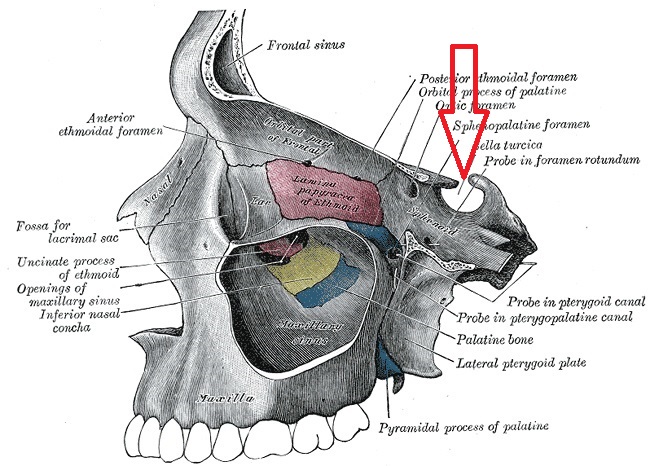
А это — иллюстрация из прошлой статьи, где я показывал местоположение гипофиза (здесь положение поворота головы в другую сторону):
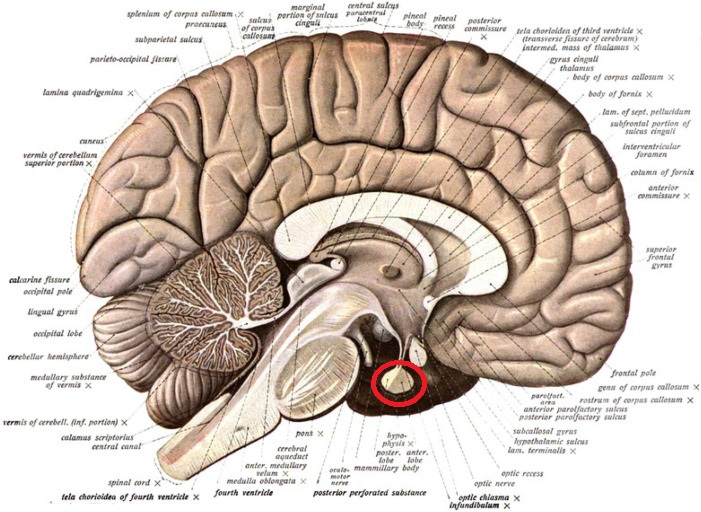
Гипофиз представляет собой только формально единый орган. На самом деле, это две крупных и одна очень маленькая доли, которые очень сильно отличаются как с точки зрения строения, так и функционально. Давайте рассмотрим их.
Передняя доля гипофиза (lobus anterior) называется аденогипофизом. В аденогипофизе расположены гормонально-активные клетки, которые способны вырабатывать важнейшие гормоны и принимать сигналы в виде либеринов и статинов от гипоталамуса.
Задняя доля гипофиза (lobus posterior) называется нейрогипофизом. Принципиальное отличие от передней доли заключается в том, что гормоны здесь не создаются, а лишь депонируются. Речь идёт о гормонах гипоталамуса окситоцине и вазопрессине.
Промежуточная доля гипофиза (pars intermedia) в некоторых учебниках вообще не указывается, но, тем не менее, она существует. В промежуточной доле гипофиза синтезируются меланоцитстимулирующие гормоны, которые координируют синтез и выделение пигмента меланина.
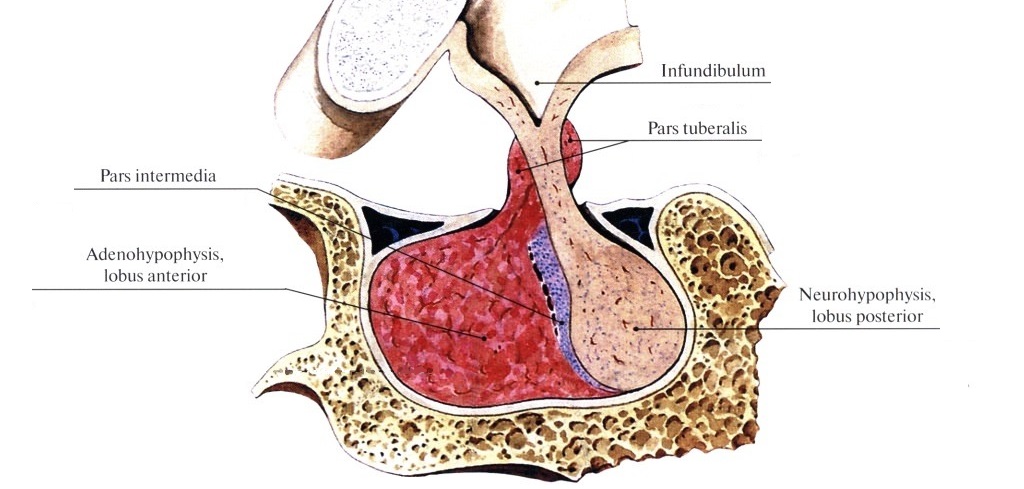
Связь гипофиза и гипоталамуса
Связь гипоталамуса и гипофиза осуществляется при помощи двух механизмов.
- Аденогипофиз получает сигналы из гипоталамуса при помощи транспорта гормонов по сосудам.
- Нейрогипофиз получает гормоны из гипоталамуса при помощи длинных аксонов нашего эндокринного босса, которые спускаются по гипофизарной ножке к задней доли гипофиза.
Сейчас мы рассмотрим оба механизма.
Сосудистый транспорт и чудесная сеть
Либерины и статины гипоталамуса поступают в гипофиз при помощи чудесной капиллярной сети гипофиза (rete mirabile). Этим словом анатомы называют разветвления сосудов, которые отклоняются от привычной нам схемы артерии-артериолы-капилляры-венулы-вены. Суть любой чудесной сети заключается в том, что разветвления капилляров располагаются не в месте перехода артериол в вены, а между артериол (если это почки) или между венул (если это печень или гипофиз).
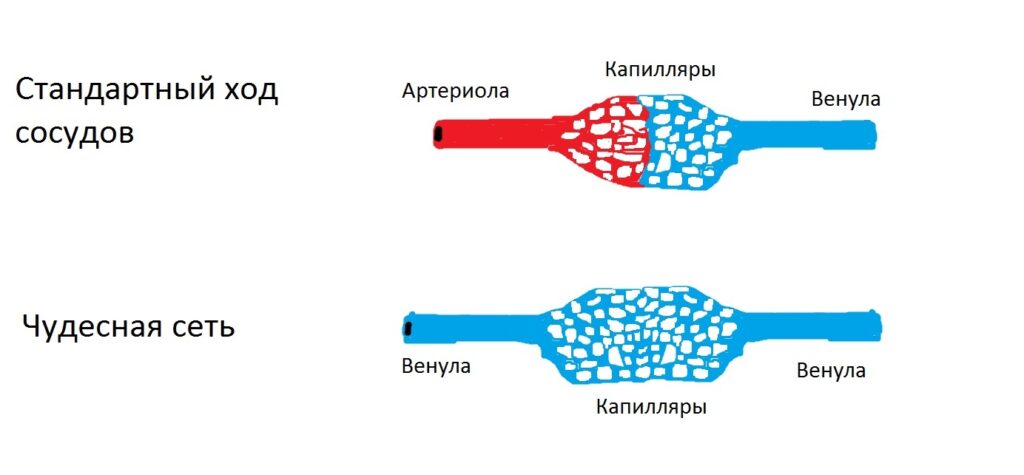 По сосудам чудесной сети либерины и статины гипоталамуса расходятся по необходимым группам клеток гипофиза, чтобы простимулировать или затормозить их.
По сосудам чудесной сети либерины и статины гипоталамуса расходятся по необходимым группам клеток гипофиза, чтобы простимулировать или затормозить их.
Аксональный транспорт
Второй способ доставки гормонов в гипофиз — это длинные аксоны нейронов гипоталамуса, которые, как я уже говорил, спускаются вниз к гипофизу по гипофизарной ножке. Контакт дистальной части аксона и капилляра называется нейро-вазальным синапсом. Вообще, всё контакты нервных клеток с чем-либо называются синапсами. Существует нейро-нейральные (соединение двух нейронов) и нейро-мышечные (соединение нейрона и мышцы) синапсы. В нашем случае соединяются аксон нейрона и сосуд — это нейро-вазальный синапс.
В месте контакта аксона и сосуда расположены небольшие везикулы — мешочки, из которых гормон транспортируется в сосуд. Эти мешочки называются тельцами Херринга.
На этой схеме из учебника по гистологии Юрия Афанасьева вы видите гипоталамус и гипофиз. Между цифрами 16 и 17 расположена та самая чудесная сеть, о которой мы говорили. Из цифры 4 (супраоптическое ядро) и цифры 6 (паравентрикулярное ядро) отходят длинные аксоны нейронов, которые заканчиваются небольшими мешочками в нейрогипофизе. Эти мешочки, обозначенные цифрой 13, и есть тельца Херринга.
Если вы хотите, чтобы я расписал остальные цифры, напишите об этом в комментариях — статья уже сейчас довольно крупная, а мы ещё не начинали собственно физиологию.
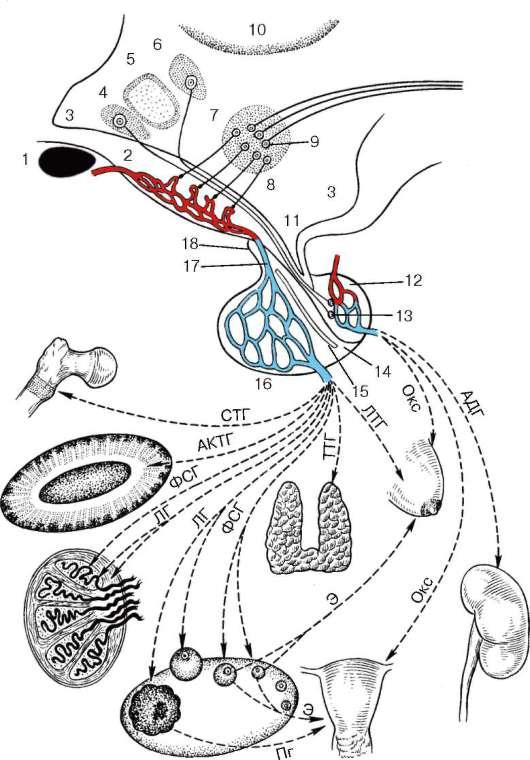
Гормоны аденогипофиза
Аденогипофиз синтезирует несколько гормонов. Кстати, вы можете легко сориентироваться по одному названию, ведь «адено» по-гречески переводится как «железа». Наверняка все слышали слово «аденома», что в переводе с греческого значит «опухоль железы». Задняя доля гипофиза не имеет слова «адено» в названии, и, следовательно, не связана с синтезом гормонов.
Соматотропин
Я решил начать именно с этого гормона, потому что он не связан со стимулированием желёз, как все остальные гормоны гипофиза. Соматотропин действует напрямую на клетки, причём, так или иначе, соматотропин имеет влияние на все ткани человеческого организма. Основной эффект соматотропина — это стимуляция трансляции, то есть синтеза белка рибосомами клеток. Что это значит в переводе на простой язык?
Соматотропин стимулирует рост. Кстати, соматотропин в народе так и называют — «гормон роста». Это его главный, но не единственный эффект.
Мы можем видеть эффект соматотропина, когда мы видим, как растут дети, особенно в первые годы жизни. Соматотропин (через посредника, об этом чуть позже) связывается с клетками и заставляет их производить больше белка, а также стимулирует их деление. Особенно чувствительны к соматотропину хрящевая и костная ткани. Как вы знаете, зоны роста на трубчатых костях (например, бедренных или плечевых) сохраняются до окончания пубертатного периода, то есть до 16-17 лет у девушек и 18-20 лет у парней. Эти зоны роста представляют собой участки хрящевой ткани, чрезвычайно чувствительной к соматотропину.
На этой иллюстрации из атласа Синельникова хрящевая ткань окрашена в голубой цвет (плод около 4-х месяцев):
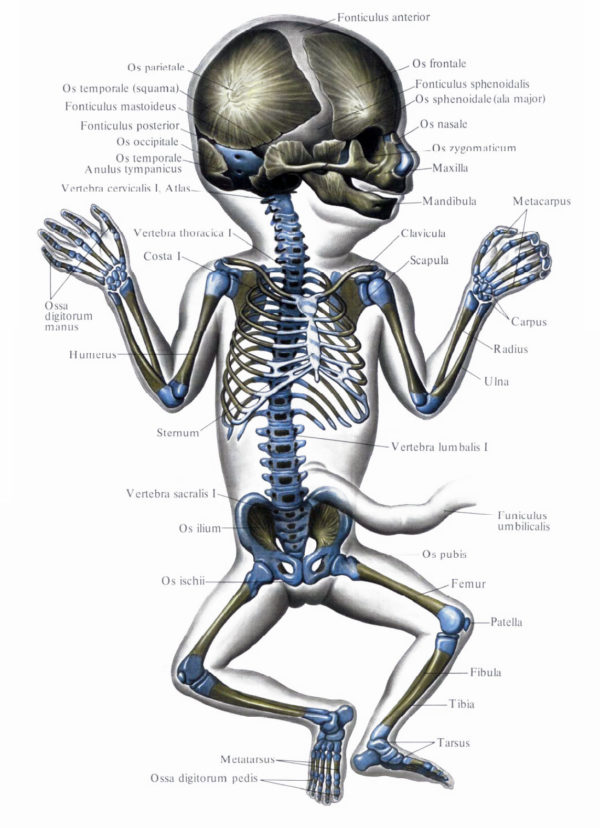
Под влиянием соматотропина хондроциты и хондробласты (клетки хрящевой ткани), во-первых, начинают производить больше межклеточного вещества (тот самый синтез белка), а во-вторых, делятся сами. Наиболее выраженно и быстро делятся молодые хондробласты.
Это приводит к тому, что трубчатая кость буквально удлинняется за счёт хряща. Потом хрящ замещается более прочной костной тканью и человек окончательно «вырастает». Именно соматотропин отвечает за столь заметную разницу в пропорциях тела ребёнка и взрослого человека.
Соматотропин и патологии роста
Наверняка все знают про карликовость (по-научному — «нанизм») — состояние аномально невысокого роста человека. Одна из наиболее типичных причин карликовости — это недостаток соматотропина. Если карликовость вызвана недостаточным синтезом соматотропина, диагноз будет звучать как «гипофизарный нанизм«.

Для педиатров очень важно как можно раньше поставить такой диагноз, потому что современная медицина позволяет вылечить ребёнка с гипофизарным нанизмом, то есть вводить в его организм гормон роста и сделать так, чтобы его рост не отличался от роста сверстников.
Противоположная проблема — гигантизм. Если гипофиз синтезирует слишком много соматотропина, хрящевая и костная ткань получает избыточную стимуляцию. Когда проблема случается в детстве (либо является врождённой), зоны роста трубчатых костей открыты и ребёнок может вырасти до двух и более метров.
Если же гипофиз взрослого человека вдруг начинает синтезировать слишком много соматотропина, мы видим принципиально иную картину. Пациент придёт с очень странными и пугающими жалобами — увеличение размеров носа, нижней челюсти и выдвижение её вперёд, увеличение надбровных дуг и нависание их над глазами.
Скорее всего, такой пациент пожалуется и на увеличение стоп — это наиболее заметно из-за того, что перестаёт подходить привычная обувь. Кисти рук также будут увеличиваться, однако это, как правило, замечают позже. Также из-за утолщения голосовых связок огрубевает голос. Это состояние называется акромегалией.
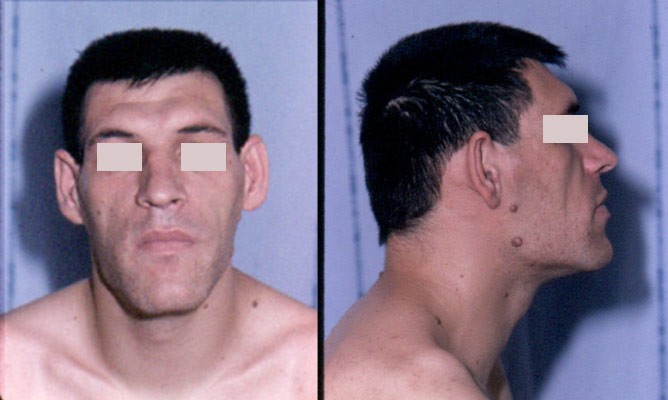
Видимо, неизлечимо больные на тот момент пациенты с акромегалией послужили поводом для средневековых легенд о троллях и ограх.
К счастью, сегодня акромегалия может быть эффективно пролечена на начальном этапе. Одна пациентка, которую я наблюдал на практике несколько лет назад, страдала акромегалией и была убеждена в том, что её внешность изменилась потому что соседка «наслала на неё порчу».
Посредник соматотропина
Соматотропин действует на клетки не напрямую, а через посредника. Этим посредником является белок соматомедин, который, как и многие другие белки нашего организма, синтезируется печенью. Вы могли слышать название «инсулиноподобный фактор роста-1», или «ИФР-1». Это — другое название белка соматомедина. Точный механизм взаимодействия соматотропина и соматомедина не выяснен, однако уже сейчас несомненно, что для полноценной работы соматотропина необходим соматомедин.
Предполагают, что соматотропин стимулирует гепатоциты к выработке соматомедина. После этого соматомедин поступает в кровоток и исполяняет роль посредника между соматотпроином и мишенью. Здесь довольно много белых пятен, но, если собрать то, что мы знаем на сегодняшний день, получится примерно такая схема:
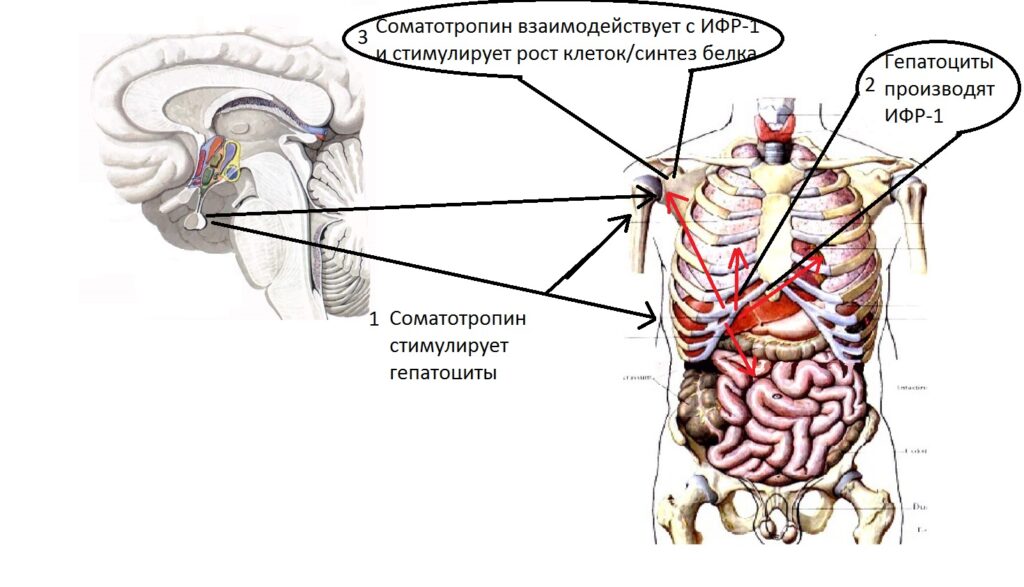
Кстати, к этому выводу помогли придти исследования белков крови пигмейских племён. Это очень низкорослые люди — у них нет проблем с синтезом соматотропина, однако очень сильно снижено количество ИФР-1.
Соматотропин и обмен веществ
Соматотропин также оказывает значительное влияние на метаболизм в нашем организме. Этот гормон является активным участником углеводного обмена.
Кстати, почти любой гормон, который участвует в углеводном обмене, кроме самого инсулина, является контринсулярным, то есть повышающим уровень глюкозы в крови. Кроме соматотропина, к контринсулярным гормонам относят глюкагон, кортизол, гормоны щитовидной железы.
Немного помогают инсулину только андрогены, и эта помощь совсем не такая значительная, как действие контринсулярных гормонов.
Также соматотропин стимулирует транспорт аминокислот (составляющие белка) в клетку. Это довольно закономерно, ведь для синтеза новых веществ и деления клетке необходимы ресурсы.
Ещё один эффект соматотропина — это стимуляция превращения жирных кислот в уже знакомый нам ацетил КоА, который расщепляется в цикле Кребса. О том, как и для чего это происходит, вы можете прочитать здесь. Это значит, что соматотропин мобилизует жировую ткань и расщепляет её для того, чтобы она не залёживалась на боках, а активно включалась в метаболизм.

Вы можете запомнить эти эффекты, если представите себе фигуру, к которой стремятся посетители тренажёрных залов. Им необходимо уменьшение подкожного жира (то есть третий пункт из нашей таблички), рост мышечной массы, который невозможен без попадания большего количества аминокислот в клетку (второй пункт).

Первый пункт вы можете запомнить по правилу «все гормоны, кроме инсулина и андрогенов — контринсулярные».
Существуют исследования, которые говорят о том, что соматотропин, и, особенно, ИФР-1, являются участниками злокачественной трансформации тканей организма. Однако, в моих учебниках по физиологии и биохимии я не смог найти подтверждения этому — вероятно, из-за того, что они изданы несколько лет назад.
АКТГ
АКТГ, он же — адренокортикотропный гормон, управляет выработкой кортизола. Кортизол вырабатывается в коре надпочечников и является одним из главных дирижёров гомеостаза (то есть постоянства среды) нашего организма. Мы будем подробнее разбирать эффектны кортизола в специальной статье, сейчас нам будет достаточно знать, что это один из главных гормонов, которые позволяют приспосабливаться к стрессу (подробнее об этом — здесь).
Кортизол действует как контринсулярный гормон, который препятствует поступлению глюкозы в клетки и стимулирует синтез гликогена (форма депонирования глюкозы) в печени. Также кортизол усиленно стимулирует глюконеогенез — образование глюкозы из других органических веществ, например, из аминокислот. Для этого кортизол расщепляет белки тканей организма — например, иммунной и мышечной.
При избыточном количестве кортизол, по неустановленным на сегодня причинам (по данным последнего издания Гайтона и Холла), стимулирует отложение жировой ткани в районе лица, шеи и живота. Также кортизол влияет на пищевое поведение, усиливая аппетит и провоцируя чувство голода.

Важнейшее действие кортизола — это способность в очень быстрые сроки угнетать иммунный ответ и останавливать воспаление. Это не всегда хорошо, ведь воспаление является нормальным физиологическим ответом организма на повреждающие факторы.
Если воспаление — проблема
Однако, иногда воспаление становится настоящей проблемой, более серьёзной чем то, что его вызвало. Так происходит при аутоиммунных заболеваниях. Суть этих болезней заключается в том, что иммунитет начинает считать части собственного организма чужеродными агентами и разворачивает против них полноценную иммунную атаку.
- В случае ревматоидного артрита под атакой иммунитета оказываются суставы;
- При рассеянном склерозе — части отростков нервных клеток;
- В случае гломерулонефрита — почечные клубочки;
- При болезни Хашимото (аутоиммунный тиреоидит) — щитовидная железа.
Конечно, это не полный список аутоиммунных заболеваний. Атаке своего же иммунитета может подвергнуться почти любой орган.
В таких ситуациях синтетические аналоги кортизола (они называются глюкокортикоиды) буквально спасают пациентов.
Мишень действия АКГТ
АКТГ, как мы знаем из прошлой статьи, вырабатывается гипофизом после получения сигнала в виде кортиколиберина от гипоталамуса. После этого, АКТГ по кровеносным сосудам устремляется к обильно васкуляризованным (пронизанным сосудами) надпочечникам (glandulae suprarenales) и попадает в их кору (cortex). Кора надпочечников, на самом деле, многослойная, и там производится не только кортизол.
Кора надпочечника разделяется на несколько слоёв. Если двигаться снаружи внутрь, то то мы можем увидеть:
- Клубочковую зону (zona glomerulosa) — здесь производится альдостерон;
- Пучковую зону (zona fasciculata) — здесь производится кортизол. Это и есть мишень АКТГ;
- Сетчатую зону (zona reticularis) — здесь производятся половые гормоны
Далее идёт мозговое вещество (medulla), в котором производятся адреналин и норадреналин.
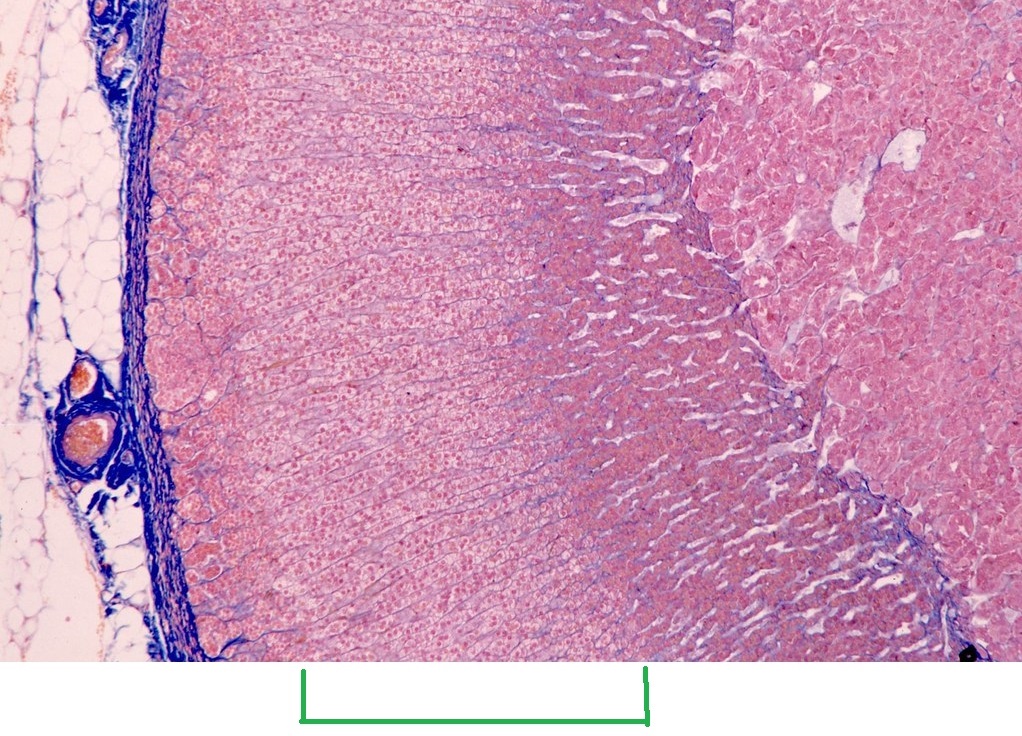
На этом препарате (из коллекции Юрия Лазарева) вы можете видеть слои надпочечника. Необходимую нам пучковую зону я отметил зелёным — она наиболее широкая из всех слоёв коры надпочечника.
На самом деле, в учебниках по физиологии, как правило, указывается, что рецепторы к АКТГ имеются во всех слоях коры. Однако, в регуляции клеток клубочковой и сетчатой зон участвуют другие механизмы, о которых я расскажу, когда речь пойдёт о физиологии надпочечников.
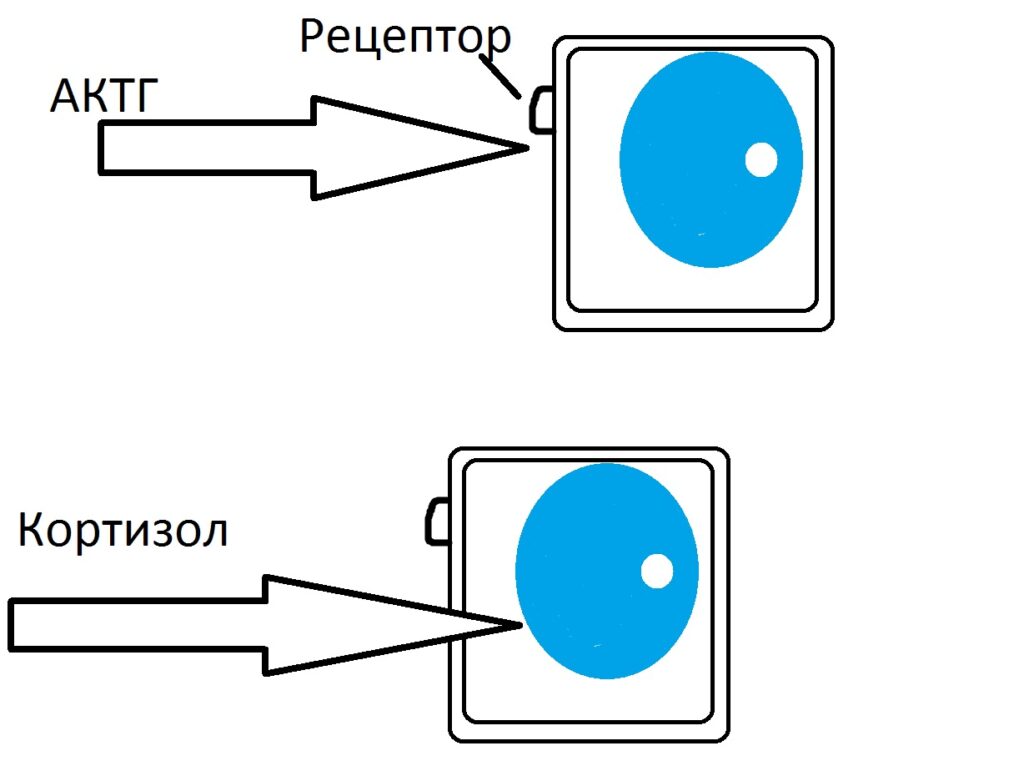
Влияние АКТГ на клетки пучковой зоны несомненно. Механизм воздействия АКТГ на клетку коры надпочечника заключается в активации рецептора на мембране клетки, который запускает механизм синтеза кортизола из холестерина, находящимся в цитоплазме.
АКТГ является пептидным гормоном, не способным проникать внутрь клеточной мембраны. А вот кортизол, выработку которого стимулирует АКТГ, является стероидным гормоном. Поэтому он должен проникнуть внутрь клетки-мишени.
Мы уже знаем, что синтез АКТГ регулируется посредством механизма прямой и обратной связи. Если в крови имеется слишком мало кортизола, гипоталамус это замечает и посылает кортиколиберин в гипофиз, чтобы тот выработал АКТГ и простимулировал пучковую зону надпочечников.
Ещё один стимул, о котором я ранее не упоминал — стресс. Любой стрессорный фактор — резкое изменение температуры, мышечное напряжение, эмоциональное напряжение — немедленно отслеживается гипоталамусом, который увеличивает выработку кортиколиберина, соответственно, и АКТГ, соответственно, и кортизола.

Наконец, ещё один стимул для синтеза АКТГ — это суточный ритм. Наиболее активно АКТГ рано утром, а значит, и кортизол, синтезируется в ранние утренние часы.
Клиническое значение АКТГ
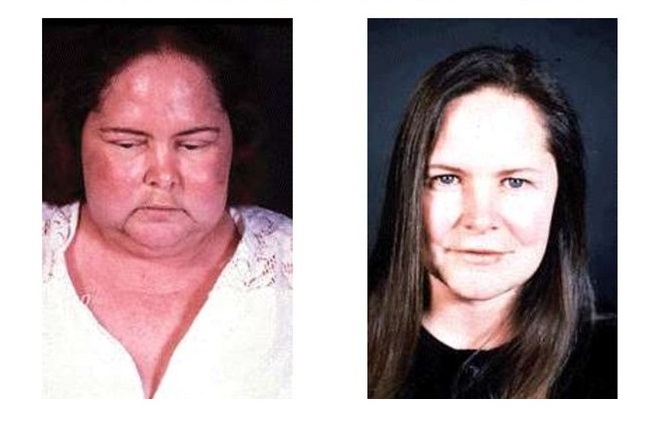
Обнаружение АКТГ становится чрезвычайно важной диагностической задачей, когда необходимо провести дифференциальную диагностику между синдромом Кушинга и болезнью Кушинга. Почему-то это эти два понятия являются огромной проблемой для множества студентов, однако это совсем несложно. Синдром Кушинга — это наличие в организме большого количества кортизола. Предположить такой диагноз можно без лабораторных исследований, просто оценив внешний вид пациента.
На избыточное количество кортизола нам укажет круглое, румяное, лунообразное лицо, тонкие конечности и растяжения кожи на животе (стрии). Существует много других симптомов, мы будем разбирать их в отдельной статье. На этой иллюстрации вы можете видеть пациентку с синдромом Кушинга и ту же пациентку, излечившуюся от этого страдания.
Откуда может взяться кортизол в большом количестве? Например, причиной может быть опухоль коры надпочечника (кортикостерома). Другая ситуация — приём большого количества препаратов кортизола — это бывает необходимо при пульс-терапии. Пульс-терапия, собственно, и представляет собой внутривенное вливание большого количества глюкокортикостероидов.
Нетрудно догадаться, что пульс-терапия применяется при тяжёлых, жизнеугрожающих состояниях, когда воспаление может убить или привести к инвалидности. Как я уже говорил, это, прежде всего, атаки аутоиммунных болезней — ревматизма, системной склеродермии, рассеянного склероза и других.
Болезнь Кушинга — это также избыточное количество кортизола в организме. Однако, болезнь Кушинга отличается от синдрома тем, что при болезни строго обязательно наличие проблемы в самом гипофизе и повышенный уровень АКТГ. Чаще всего такой проблемой является доброкачественная аденома гипофиза.
Итого:
- При синдроме Кушинга проблема располагается за пределами гипофиза
- При болезни Кушинга проблема — в самом гипофизе.
Гормоны и онкопоиск
Мы уже довольно плотно познакомились с эндокринной системой и продолжим это делать далее. Но уже сейчас я бы хотел рассказать про очень интересные и загадочные, на первый взгляд, случаи.
Представьте себе человека, у которого имеется избыток АКТГ и, соответственно, кортизола в организме. Мы видим пациента с лунообразным лицом, просим раздеться и осматриваем. Видим растяжки на животе, тонкие конечности — синдром Кушинга несомненен.
Далее мы делаем МРТ гипофиза — он в полном порядке. Надпочечники также в полном порядке, никаких патологий нет. Глюкокортикоиды пациент не принимает, он даже не знает, что это. Цифры АКТГ в крови запредельные. Что же делать?
В таком случае нам следует вспомнить патологию, тему «опухоли». Во время злокачественного перерождения клетки могут не только потерять свои привычные способности (например, раковые клетки молочной железы не производят молоко), но и приобрести новые, нетипичные для них свойства. Так, рак лёгкого может начать синтезировать уже изученный нами АДГ (такое довольно часто бывает), рак толстой кишки — гормон вазопрессин, а рак печени — эритропоэтин. Если злокачественно изменённая клетка производит гормон, мы называем это гормонально-активной опухолью.
Соответственно, если в крови пациента обнаруживаются очень большое количество гормонов, а железы, производящие их не имеют никаких признаков заболеваний, мы должны задуматься — а не выросло ли в организме нечто, производящее этот гормон? В нашем случае мы должны провести нашему пациенту подробный онкопоиск, то есть, поиск вероятной злокачественной опухоли с тщательным сбором анамнеза, использованием онкомаркёров и, при необходимости, ПЭТ-КТ.
Латинские термины из этой статьи:
- Hypophysis;
- Diencephalon;
- Sella turcica;
- Lobus anterior;
- Lobus posterior;
- Pars intermedia;
- Rete mirabile;
- Glandulae suprarenales;
- Cortex;
- Medulla;
- Zona glomerulosa;
- Zona fasciculata;
- Zona reticularis


Добавить комментарий