
Добрый день, уважаемые читатели. Сегодня я расскажу о том, как работает почка.
Многие, почти все, могут сказать что-то вроде “почка фильтрует мочу” или “почки производят мочу”. Но как именно это происходит? И только ли это делают почки? Как почки связаны с гипоталамусом? На самом деле, там очень много интересного. Давайте разберёмся что именно.
Почки выполняют множество функций. Сейчас я расскажу о самой известной их функции – фильтрации крови и создании мочи. В здоровом организме этот удивительный процесс происходит непрерывно и монотонно. Необходимость фильтрации крови обусловлена тем, что кровь содержит токсичные вещества, продукты распада, соли, пигменты и многое другое.
Например, в нашем кишечнике постоянно происходит разложение белковой пищи. Конечным продуктом этого процесса является очень токсичное вещество – аммиак. В печени аммиак превращается в мочевину (это происходит в ходе орнитинового цикла). Мочевина не является настолько ядовитой, как аммиак, но, когда её содержание в крови становится слишком велико, наступает угнетение деятельности ЦНС, дыхания и сердечно-сосудистой системы. Организм, отравленный присутствием большого количества мочевины, не может поддерживать гомеостаз и без срочной медицинской помощи неизбежно погибает.
Ещё один процесс – образование креатинина, очень важного участника энергетического обмена в мышцах. В больших количествах он также опасен. Если учесть, что креатинин образуется постоянно, удаляться он также должен постоянно. Креатинин выводится из организма также с мочой.
Кроме мочевины и креатинина, почки выводят соли, кислоты и пигменты. Например, с мочой выводится один из продуктов распада эритроцитов, а точнее, гемоглобина, который в них содержится. Речь идёт об уробилине – именно он окрашивает мочу в желто-соломенный цвет.
Как я уже говорил, если по какой-то причине почки перестают работать, эти вещества попадают в кровь. В результате отравления ими в организме нарушается работа почти всех органов и систем. Такое состояние называют уремией, крайней степенью которой является печеночная кома – угнетение деятельности ЦНС из-за поражения нейронов головного мозга мочевиной и другими токсичными веществами.
Здесь вы можете видеть лоб молодого мужчины с почечной недостаточностью в стадии уремии. Мочевины в организме этого пациента настолько много, что она проступает через кожу в виде белых кристаллов (иллюстрация из википедии).
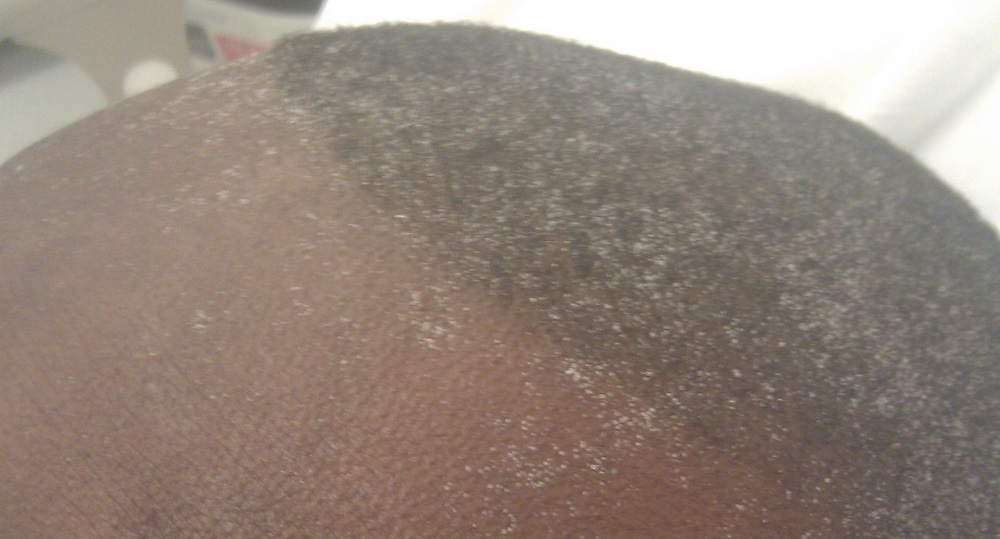
Но в здоровом организме такого случиться не может, потому что мочевина и другие токсичные вещества регулярно и своевременно удаляются. Давайте разберёмся, как именно это происходит.
Всё начинается с клубочка
Сначала предлагаю вспомнить урок анатомии почки. К структурной единице почки – нефрону – подходит приносящая артериола. Она рассыпается на капилляры, которые и формируют клубочки.

Далее, капилляры собираются в выносящую артериолу – сосуд с меньшим диаметром.
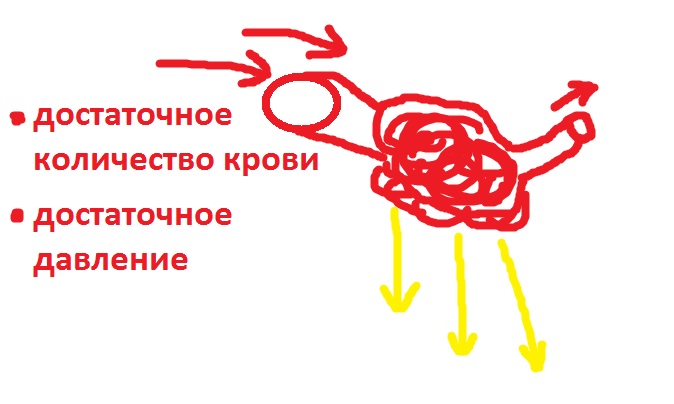
Сейчас, ещё до нефрона, мы видим два условия для осуществление фильтрации крови:
- Достаточное количество крови в приносящей артериоле;
- Достаточный сосудистый тонус приносящей и выносящей артериол.
Именно поэтому диурез, то есть количество мочи, является очень простым и достоверным показателем шока – гиповолемического (резкое уменьшение количества крови в сосудах) и анафилактического (резкое падение давления в кровеносных сосудах).
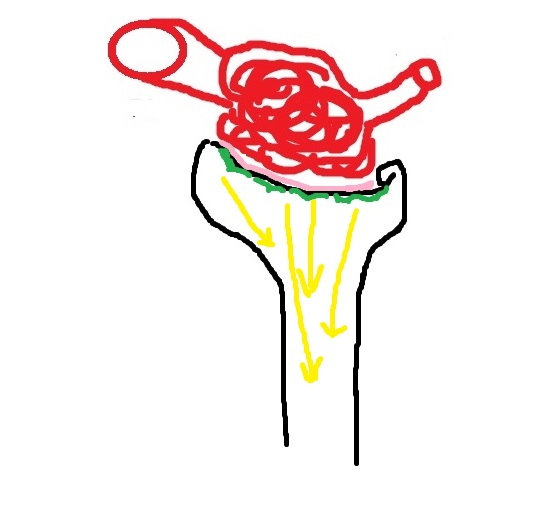
На этой схеме я условно обозначил двумя стрелочками большой объём крови, который попадает в приносящую артерию, и минимальный объём крови, который уходит в выносящую артерию. Основная часть крови фильтруется из клубочковых капилляров и превращается в первичную мочу, её я обозначил желтыми стрелочками.
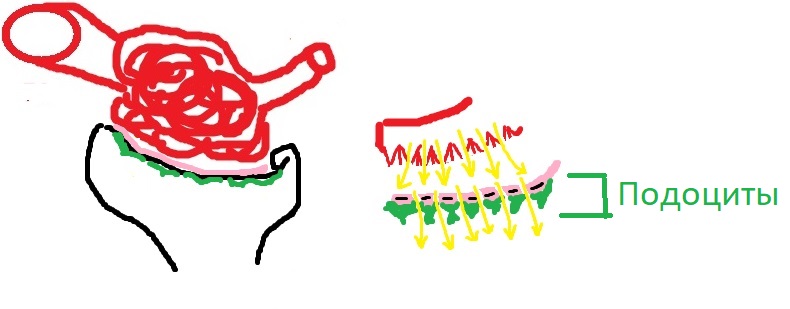
Теперь мы добавим к нашему рисунку элемент самого нефрона, который называется капсулой Боумена (в русскоязычных учебниках – капсула Шумлянского-Боумена).
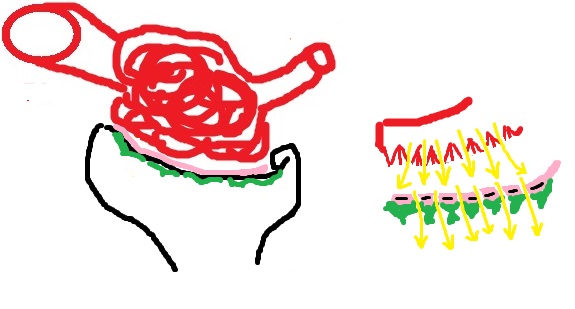
Справа я изобразил сильно увеличенный участок, на котором располагается один из множества капилляров клубочка (красный цвет), базальная мембрана капсулы Боумена (розовый цвет) и клетки – подоциты (зелёный цвет). Также справа вы можете видеть желтые стрелочки, которыми я обозначил ток первичной мочи. Те же компоненты вы можете увидеть на рисунке слева в менее увеличенном масштабе – там ещё и капсула Боумена нарисована целиком.
Все эти структуры принимают непосредственное участие в фильтрации мочи. Давайте рассмотрим, как именно это происходит.
Капиллярный барьер
Капилляры клубочка имеют необычное строение – их стенки имеют множество просветов. Это похоже на сумку-авоську, сквозь отверстия которой не проникают крупные покупки, например, связка бананов, но просыпаются мелкие, такие как весовые конфеты. Подобно связке бананов, через отверстия капилляров в клубочке в норме не могут проникнуть крупномолекулярные белки, такие как глобулины или фибриногены. Разумеется, форменные элементы крови, например, эритроциты, проникнуть через эти поры также не могут.

Наверное, вы знаете, что кроме крупномолекулярных белков существуют также белки, состоящие из молекул с небольшой молекулярной массой – например, альбумины. Их размер позволил бы им протиснуться через поры капилляров. Но тем не менее, существует правило, которое знакомо каждому третьекурснику – “в норме в моче не должно быть белка”. Что мешает альбуминам попадать в мочу?
Барьер базальной мембраны
Если мы продвинемся вглубь нашего “сэндвича”, то мы увидим базальную мембрану. Для того, чтобы понять, как именно моча проникает через второй слой (первым фильтрационным слоем был эндотелий капилляров), нам нужно вспомнить, из чего же состоит базальная мембрана, которая является этим самым вторым слоем. Базальная мембрана представляет собой слой бесклеточного вещества, сформированного коллагеном и протеогликанами – типичными компонентами соединительной ткани. Волокна базальной мембраны также не прилегают друг к другу идеально плотно, и пространство между ними позволяет моче буквально просачиваться далее, к подоцитам.
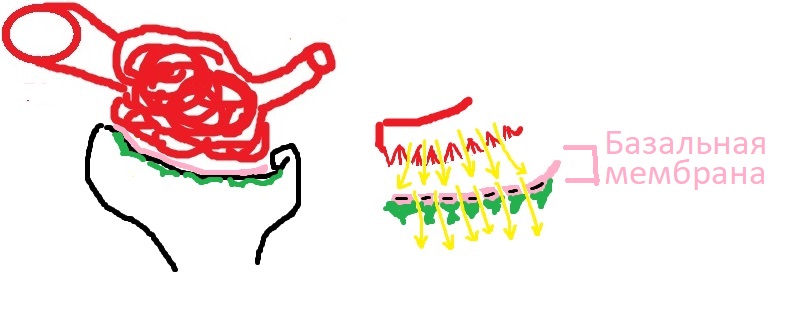
Однако, не спешите переходить к третьему слою. Базальная мембрана примечательна тем, что ткани, которые её формируют, обладают выраженным отрицательным зарядом. Именно поэтому на моей схеме вы можете увидеть знаки “-“, которые я наметил для обозначения отрицательного заряда. Чем это важно для нас? Тем, что отрицательный заряд базальной мембраны отталкивает положительно заряженные белки, в том числе и небольшие альбумины. Таким образом, мы видим ещё два барьера на пути белков (остальное отфильтровалось ещё в эндотелии капилляров) – узкие пространства вещества базальной мембраны и её отрицательный заряд.
Барьер подоцитов
Далее нас ждёт третий слой и ещё один барьер. Этим барьером являются подоциты – особые клетки с отростками, которые разветвляются и соединяются друг с другом. В областях соединения подоцитов также имеются небольшие щели, через которые проходит моча. Эти щели имеют меньший размер – около 20-30 нанометров. Это ещё более надёжно устраняет возможность попадания в нефрон любых белков, даже альбуминов. Пройти через этот барьер могут лишь вещества с очень небольшой молекулярной массой, такие как вода, соли, глюкоза, мочевина, пигменты и некоторые другие.
СКФ и почечная недостаточность
Процесс, который мы с вами разобрали чуть выше, называется фильтрацией. Это логично, ведь кровь фильтруется через стенку капилляра, базальную мембрану, подоциты, и в итоге мы видим жидкую часть крови, очищенную от крупных молекул. Это жидкость называется первичной мочой. Пожалуйста, не называйте её плазмой – это достаточно грубая ошибка, ведь в плазме содержится много белков, в том числе крупномолекулярных. В первичной моче здорового человека никаких белков быть не может.
В норме у здорового человека через все клубочки обеих почек каждую минуту фильтруется около 120 миллилитров первичной мочи. То есть, скорость клубочковой фильтрации (СКФ) в среднем равняется 120 мл/мин. Это очень важный показатель. СКФ может очень многое сказать о состоянии почек пациента – например надёжно подтвердить или опровергнуть наличие почечной недостаточности.
Небольшой лайфхак – вы всегда можете представить, что происходит с организмом пациента во время недостаточности любого органа, если вспомните работу этого органа в норме и просто вычеркните его функции. Я планирую сделать статьи про почечную недостаточность, печеночную недостаточность и сердечную недостаточность, чтобы продемонстрировать этот метод более наглядно.
Так вот, почечная недостаточность – это синдром, который состоит из группы симптомов, вызванных нарушением функции почек. Одной из главных функций почек (но не единственной) является фильтрация мочи, которую мы разбирали сейчас. Нарушение этой функции даст нам разнообразные симптомы почечной недостаточности – от лабораторных (повышение мочевины и креатинина в крови) до заметных даже при осмотре (запах мочевины изо рта, выпадение кристаллов мочевины на кожу, почечная кома). Как я уже говорил, синдром отравления организма продуктами, которые должны выводится почками, называется уремия. Она возникает, когда СКФ падает ниже критической отметки в 15 мл/мин и ниже. Такой показатель СКФ соответствует терминальной почечной недостаточности и требует немедленного гемодиализа. Субкомпенсированной почечной недостаточности соответствует показатель СКФ, равный 30-16 мл/мин, компенсированной – 50-30 мл/мин (цифры в разных учебниках и разных лабораториях могут отличаться).
Проксимальный извитой каналец
Давайте вернёмся в здоровую почку. Мы изучили, как происходит фильтрация, теперь давайте проследим дальнейший ход мочи по нефрону. Итак, представим, что мы изучаем нефрон здорового человека. Здесь мы видим первичную мочу, которая профильтровалась через клубочек, базальную мембрану и подоциты. Давайте сразу отметим три условия, которые мы обязаны учитывать во время изучения физиологии почки:
- Движение жидкостей и веществ в организме соответствует принципу осмоса – то есть какое-либо вещество, отделенное от внешней среды полупроницаемой мембраной, будет перемещаться в сторону меньшей его концентрации;
- Разные отделы нефрона имеют различную проницаемость для воды, солей и мочевины;
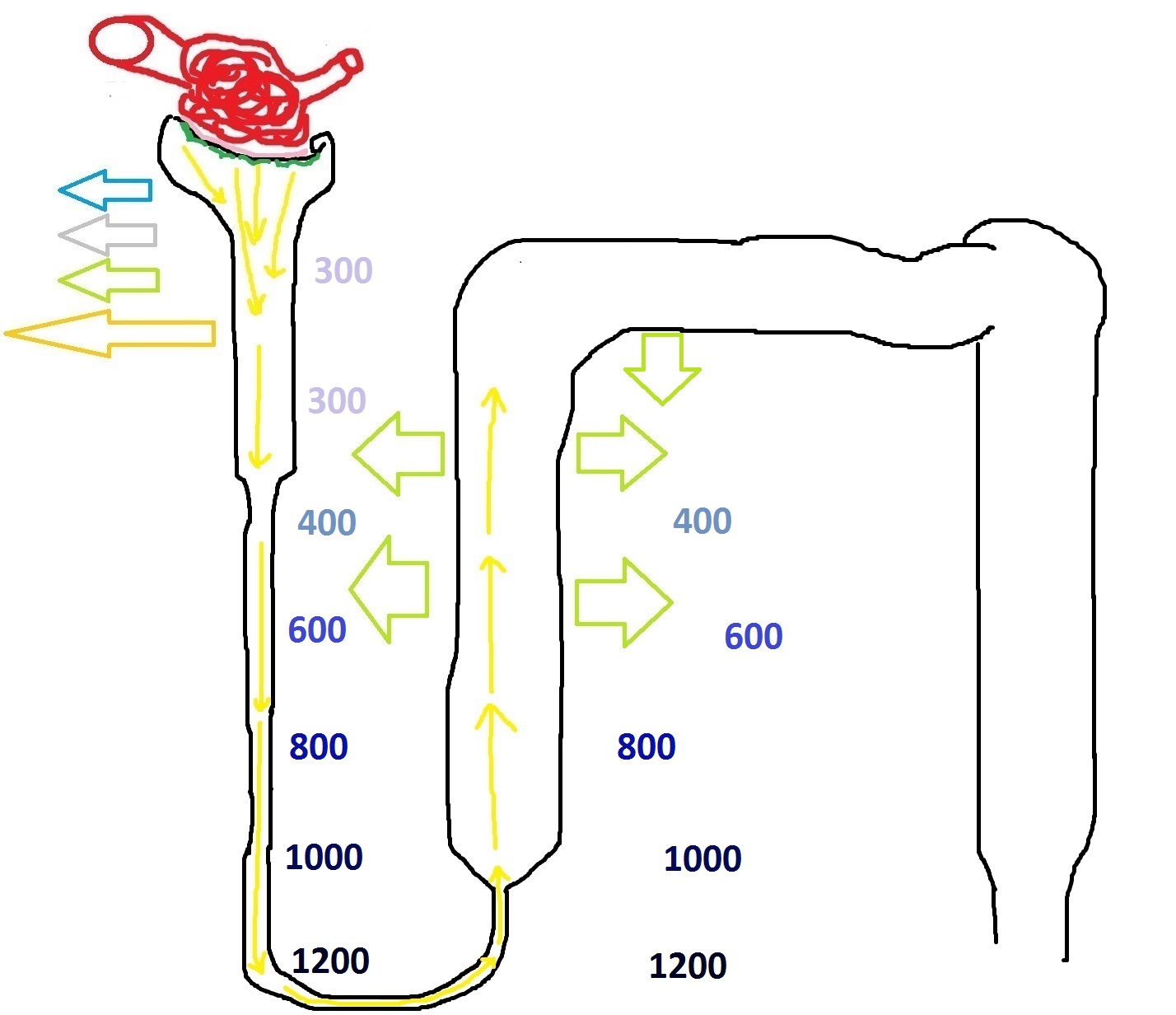
- Пространство между нефронами имеет разную осмолярность, то есть, концентрированность. на разных уровнях. Например, межтканевое пространство, соответствующее проксимальному канальцу, имеет осмолярность 300 мосмоль/л (представьте чайную ложку соли в стакане воды), а пространство, соответствующее самой нижней части нисходящей петли Генле, имеет осмолярность 1200 мосмоль/л (примерно 4 чайных ложки соли в таком же стакане воды).
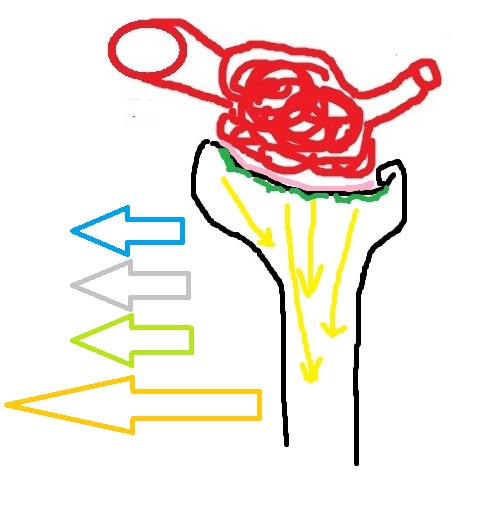
Совсем ничего не поняли? Не страшно, сейчас разберём на конкретном примере. Итак, кровь профильтровалась через клубочек и получилась первичная моча. Теперь первичная моча пройдёт вниз по проксимальному извитому канальцу к петле Генле:
Клетки, формирующие стенку проксимального извитого канальца, одинаково хорошо проницаемы для воды и для многих других веществ. Поэтому здесь реабсорбируется (то есть, снова впитывается в межтканевое пространство) по 65% натрия, хлора и воды Также здесь реабсорбируется вся глюкоза и все аминокислоты (оба вещества – 100%) и значительная часть бикарбонатов (80%).
На этой иллюстрации голубой стрелкой я обозначил воду, серой – бикарбонаты, зелёной – натрий и хлор, оранжевой – аминокислоты и глюкозу:
Осмолярность, то есть, концентрированность первичной мочи при прохождении через проксимальный извитой каналец, меняется незначительно из-за того, что соли и вода уходят из нефрона в межтканевое пространство в равных пропорциях.
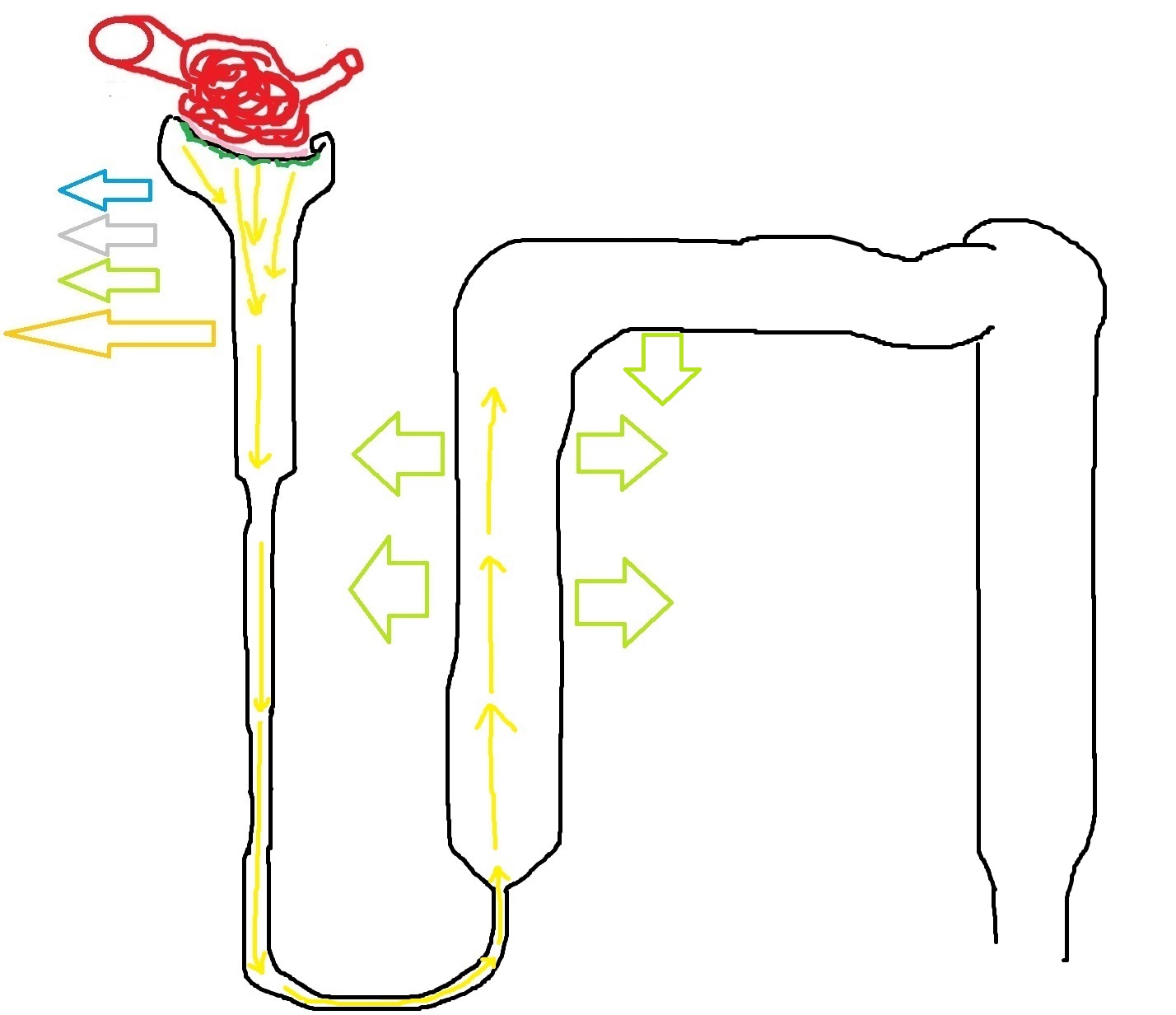
Восходящий сегмент петли Генле
Сейчас я намеренно пропущу нисходящий сегмент Генле, и позднее объясню, почему я это сделал. В восходящем сегменте петли Генле мы видим клетки, которые абсолютно непроницаемы для воды, но при этом, они проницаемы для натрия и хлора. Особенно много натрия здесь выходит из нефрона в межтканевое пространство. Здесь есть важный момент – в отличие от других участков нефрона, клетки восходящего сегмента осуществляют активный транспорт натрия, который происходит с затратами энергии.
Итак, здесь первичная моча теряет много хлора и, особенно, натрия и совсем не теряет воду. На этом рисунке я обозначил натрий зелёной стрелкой:
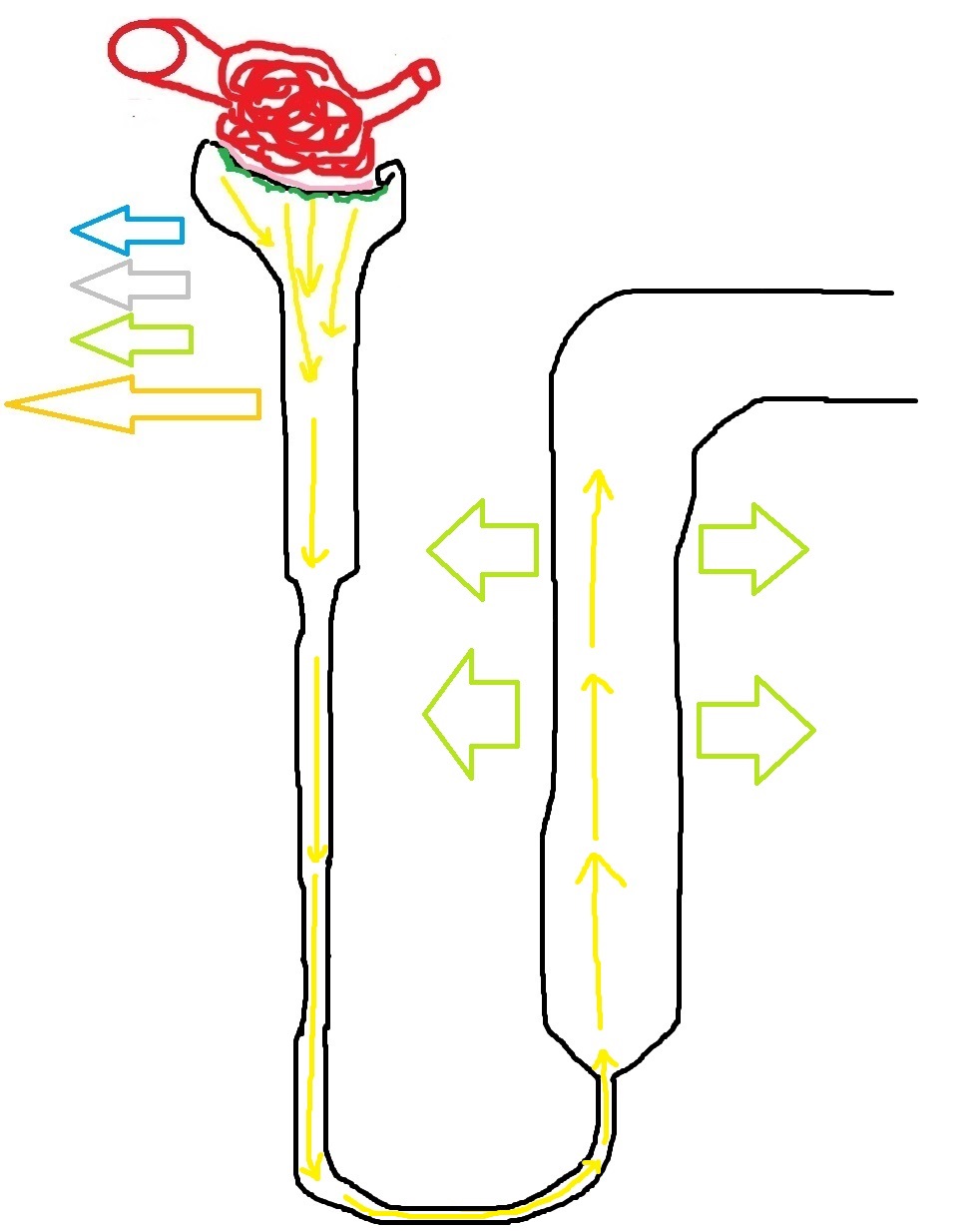
Это очень важный момент, на самом деле, потому что именно этот транспорт натрия и хлора позволяет ионам и солям выходить из первичной мочи в межтканевое пространство. С каждой порцией первичной мочи пространство между нефронами получает всё больше и больше солей, а значит, его состав становится всё более и более концентрированным. Примерно пятая часть дистального извитого канальца с проксимальной стороны также непроницаема для воды, и в нефроне на этом участке всё ещё остаются клетки, активно выкачивающие натрий в межтканевое пространство.
Формирование гиперосмолярного (концентрированного) интерстиция
Доктор Найджеб, чья лекция наряду с учебником Гайтона и Холла легла в основу этой статьи, часто использует термин “интерстиций” для обозначения пространства между трубочками нефрона. Я буду также использовать этот термин, хотя и понимаю, что он не совсем корректный и что гистологи, читающие меня, могут негодовать. Заранее извиняюсь.
Так вот, мы только что прошли участок, где клетки, которые входят в состав нефрона, выкачивают из первичной мочи соли и электролиты. Эти вещества не застревают в стенке нефрона, а, опять же, активно, то есть, с затратами энергии, перемещаются в межтканевое пространство (интерстиций).
Если есть клетки, которые выкачивают из первичной мочи соли и при этом остаются непроницаемы для воды, значит, концентрированность интерстиция будет сильно расти, не так ли? На самом деле, так и происходит. Клетки восходящего сегмента петли Генле и проксимальной части дистального канала выкачивают соли из первичной мочи и транспортируют их в интерстиций. Так, интерстиций становится всё более и более концентрированным. Причём, как я уже говорил в начале статьи, концентрированность межтканевого пространства увеличивается книзу, достигая очень значительного показателя в 1200 мосмоль/л на уровне горизонтальной части петли Генле.
Плавное изменение каких-либо показателей в определённую сторону называется градиентом. Совсем недавно я делал статью про инфекционный процесс, где рассказывал о градиенте заселённости микроорганизмами разных систем органов. Здесь мы тоже видим градиент, но это уже градиент осмолярности (или градиент концентрированности).
Чем же он формируется? Физиологи говорят, что в этом участвуют несколько механизмов, я расскажу об одном из них. Дело в том, что интерстиций нефрона пронизан тонкими сосудами. Скорость движения крови достаточно высока в верхних частях нефрона, в середине она замедляется и внизу становится особенно медленной. Это позволяет вымывать соли из интерстиция намного медленнее, чем новые их порции проникнут из нефрона. Как вы помните, движение жидкостей в в организме регулируется законом осмоса – то есть, при наличии полупроницаемой мембраны (в данном случае это стенка капилляра) вода будет стремится выходить в сторону, где её самой меньше, а растворённых веществ больше. То есть, в сторону большей концентрации.
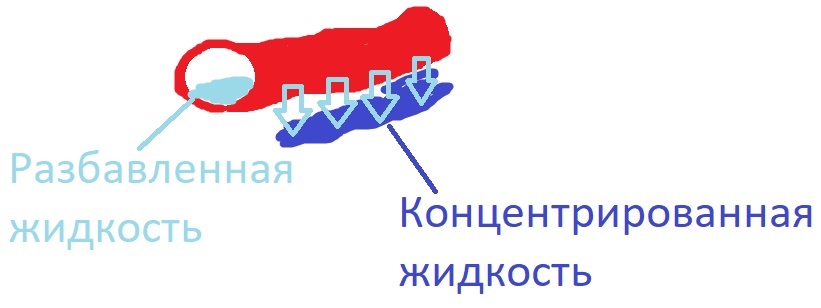
Кстати, эти сосуды называются прямыми сосудами почки (vasa rectum), и форма их повторяет форму петли Генле. Это неслучайно, ведь такая форма сосуда в виде буквы U позволяет проникнуть вглубь интерстиция, собрать побольше солей снизу и вынести их наверх.
Мочевина и гиперосмолярность
А теперь я сделаю ещё один прыжок и перемещусь в дистальную часть собирательной трубочки. Этот отдел нефрона интересен тем, что именно здесь открываются двери для мочевины. Как вы помните, мочевина легко проходит в нефрон из клубочка. Далее, небольшое количество мочевины с пропорциональным количеством воды переходит в интерстиций из проксимального извитого канальца и нисходящей части петли Генле. Восходящий сегмент петли Генле абсолютно непроницаем для мочевины, точно также, как дистальный извитой каналец и примерно три четверти собирательной трубочки.
Итак, на этом рисунке я отметил:
- Розовым – участки нефрона, в которых мочевина в небольшом количестве может выходить в интерстиций;
- Красным цветом – участки нефрона, которые абсолютно непроницаемы для мочевины;
- Коричневым – участок собирательной трубочки, в котором мочевина может покидать нефрон и выходить в интерстиций:
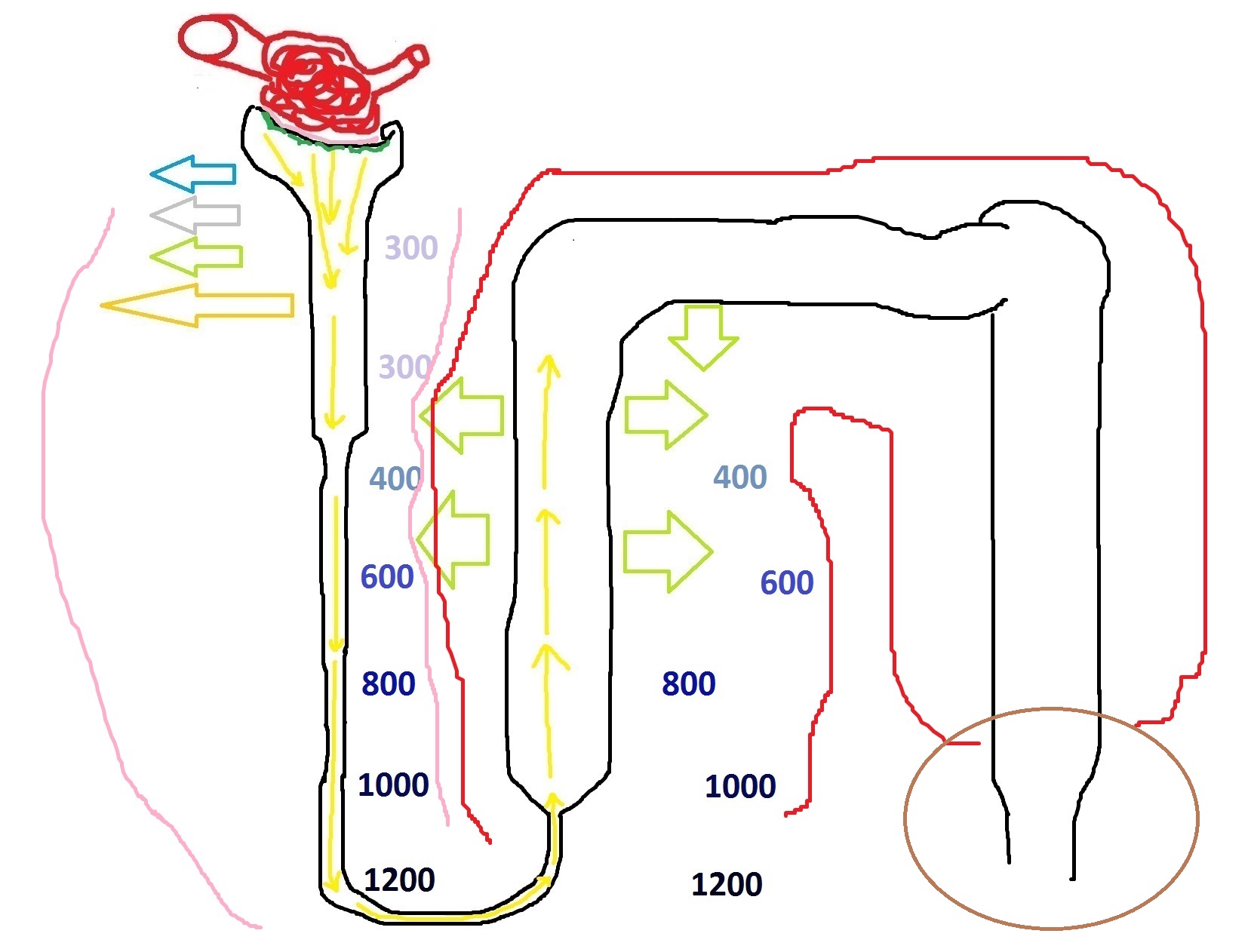
Какое следствие этого процесса? Конечно же, следствием здесь является ещё большее увеличение осмолярности интерстиция. То есть, содержимое пространства между трубочками нефрона становится ещё более концентрированным. Таким образом, мы можем сделать вывод – в формировании гиперосмолярности интерстиция принимает участие не только активный транспорт солей натрия, но и проникновение туда мочевины из дистальной части собирательной трубочки. Давайте отметим выходящую мочевину стрелочками:
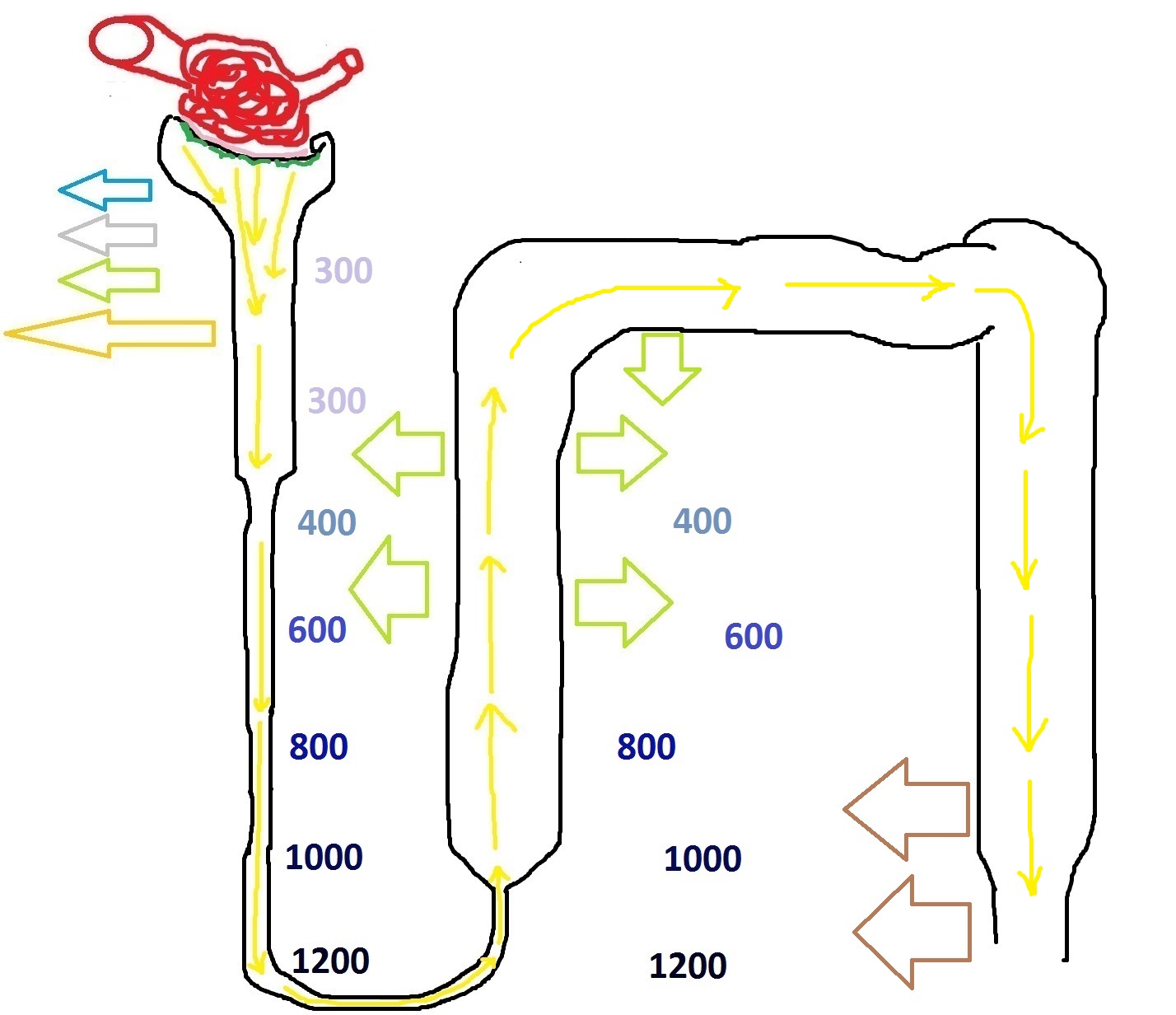
Реабсорбция воды
Теперь, когда мы знаем, что интерстиций между трубочками нефрона гиперосмолярный, мы без проблем можем представить себе, как происходит реабсорбция воды. Всё очень просто – гиперосмолярный интерстиций буквально вытягивает воду через стенки нефрона в соответствии с правилом осмоса. Я отметил здесь синим цветом участки нефрона, проницаемые для воды, а красным – те участки, которые абсолютно непроницаемы для воды.
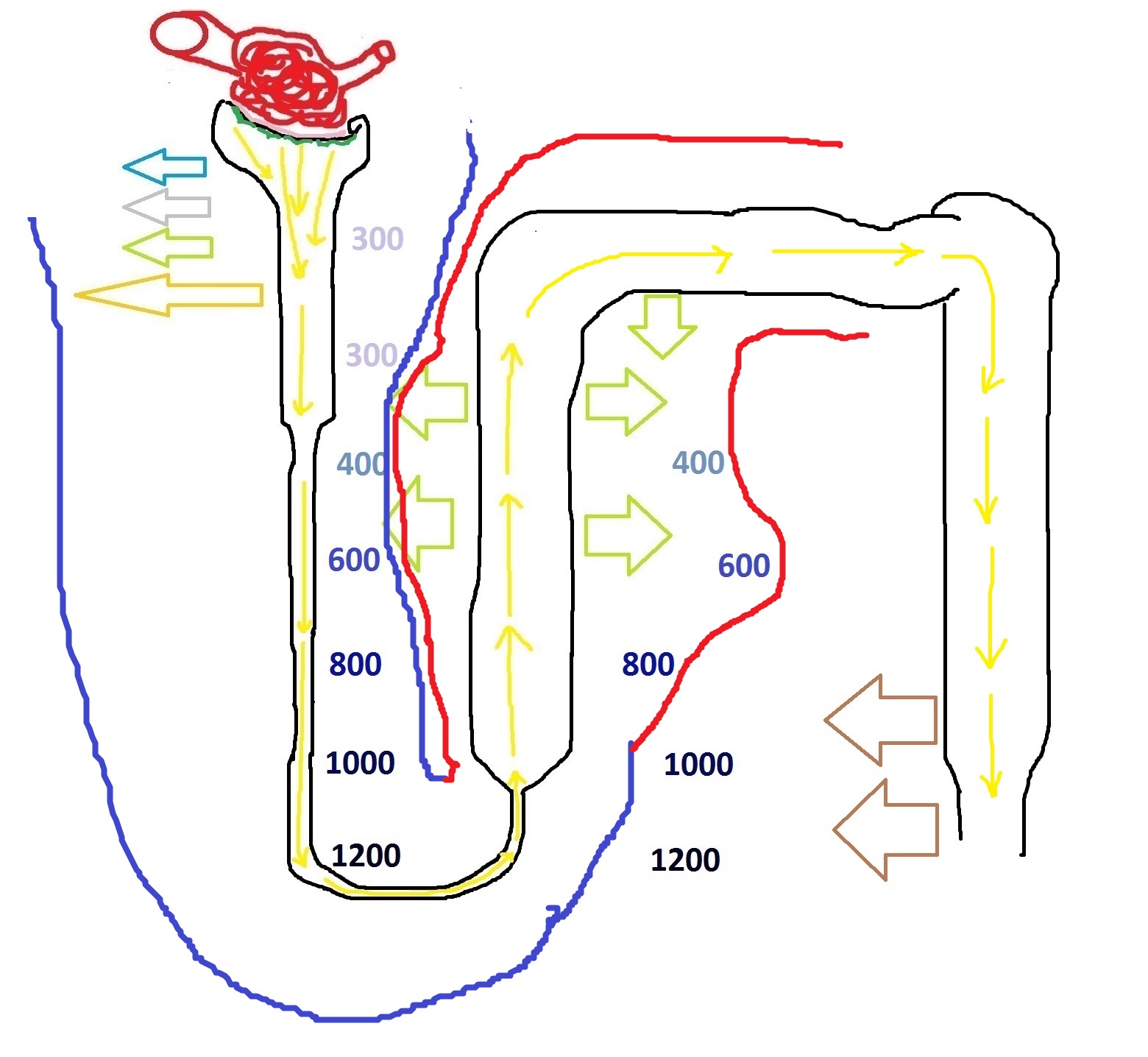
Части нефрона, которые обведены синим, проницаемы для воды – соответственно, здесь вода выходит из первичной мочи в интерстиций. Следовательно, интерстиций становится более разведённым, а первичная моча становится более концентрированной.
Далее происходит противоположное явление – там, где я обвёл нефрон красным цветом, стенки его становятся непроницаемы для воды. Однако, как мы уже знаем, именно в этих участках происходит активный транспорт солей в интерстиций. Под словом “активный” я подразумеваю переход солей в интерстиций вне зависимости от его осмолярности, который “вручную” осуществляется белками-переносчиками внутри клеток нефрона с затратой энергии.
Там, где заканчивается красная линия на моей схеме выше, мы можем наблюдать первичную мочу, которая стала очень-очень разведённой, то есть, гипоосмолярной. Это произошло потому, что очень большое количество солей покинуло её из-за активных переносчиков в восходящем сегменте петли Генле.
Почка, АДГ и альдостерон
А теперь мы подошли к самому главному. Весь мой предыдущий текст был написан для того, чтобы вы поняли гормональную регуляцию работы нефрона. На самом деле, в нашем организме любой орган прямо или косвенно управляется гормонами. Также множество гормонов регулируют работу почки, но я расскажу про антидиуретический гормон (он же АДГ, он же вазопрессин) и альдостерон. Я очень рекомендую прочитать мои гайды по центральной эндокринной системе (введение, первый, второй, третий), чтобы лучше понимать и эндокринную систему, и физиологию почки.
Итак, у нас сейчас остаётся небольшая часть дистального извитого канальца и собирательная трубочка, со всеми остальными частями нефрона в плане их проницаемости мы разобрались. Если я что-то пропустил или вы что-то не поняли, пожалуйста, напишите в комментариях об этом. А мы сейчас будем работать вот с этой частью нефрона:
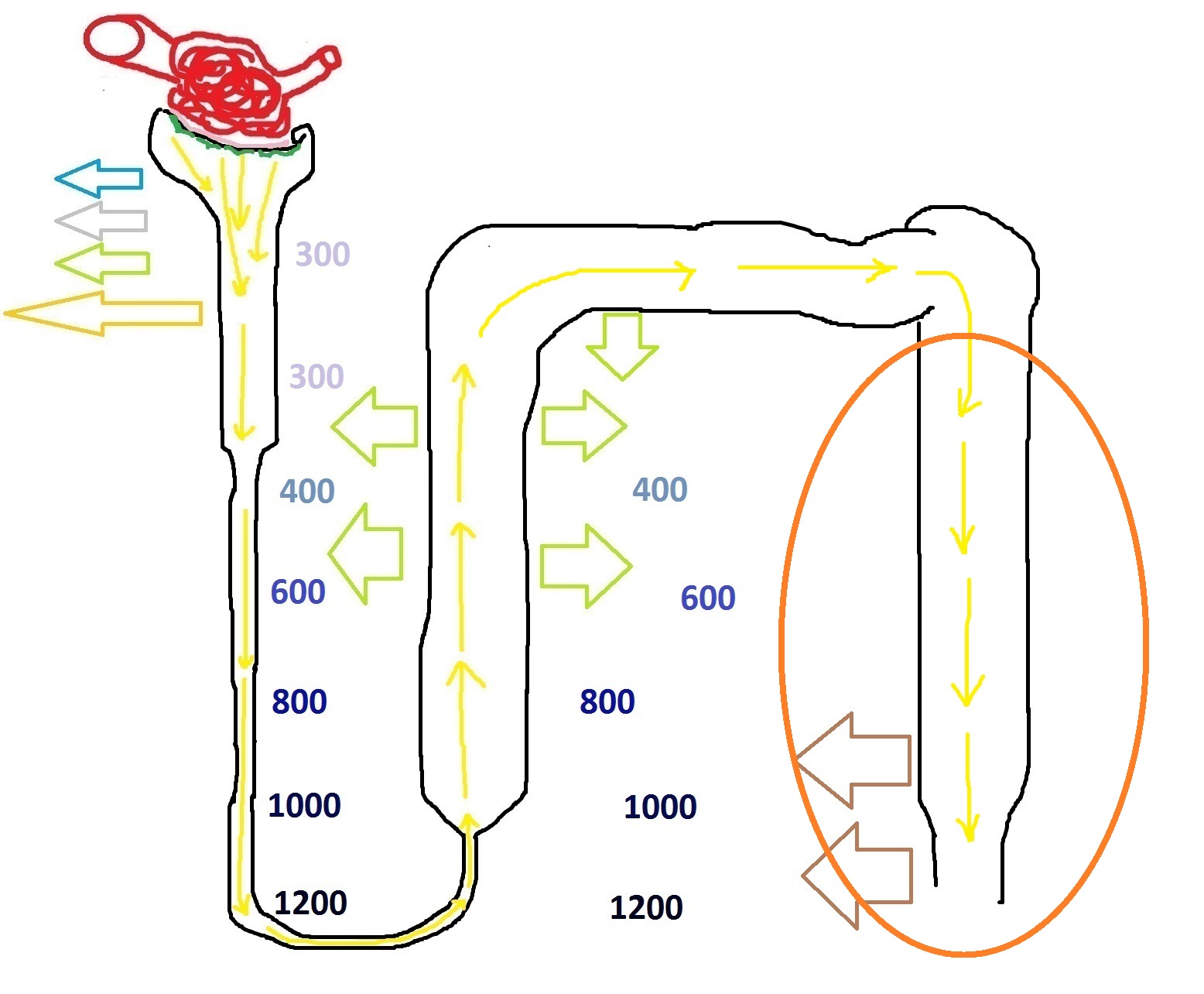 Правка во время редактирования: конечно, этот овал должен охватывать и небольшую часть дистального извитого канальца.
Правка во время редактирования: конечно, этот овал должен охватывать и небольшую часть дистального извитого канальца.
Часть, которую я выделил, является избирательно проницаемой для воды. То есть, под влиянием антидиуретического гормона, стенки нефрона в этой части становятся более проницаемыми для воды, которая покидает первичную мочу и попадает в интерстиций. Я сейчас дорисую ещё голубых стрелочек, которые обозначат, что первичная моча после потери солей стала очень разбавленной:
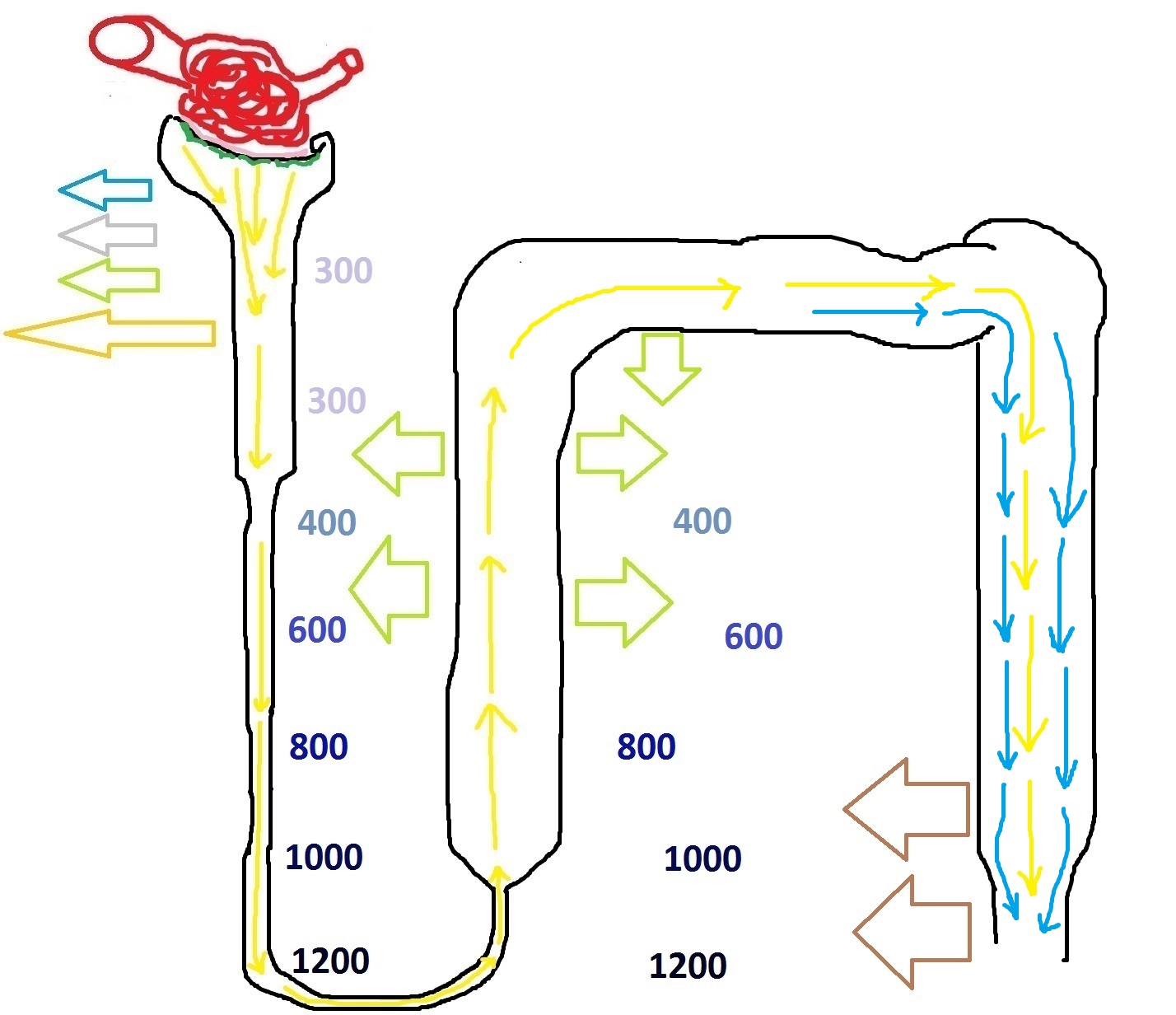
Представим, что на эту часть нефрона, которая, на самом деле, является ключевой в понимании физиологии почки, действует АДГ. Гипоталамус насинтезировал много АДГ, который повлиял на проницаемость дистальных частей нефрона и большое количество воды из первичной мочи реабсорбировалось, то есть, вернулось обратно в интерстиций. Красными стрелками я нарисую АДГ, а голубыми – воду, которая покидает под его влиянием нефрон и перемещается в интерстиций:
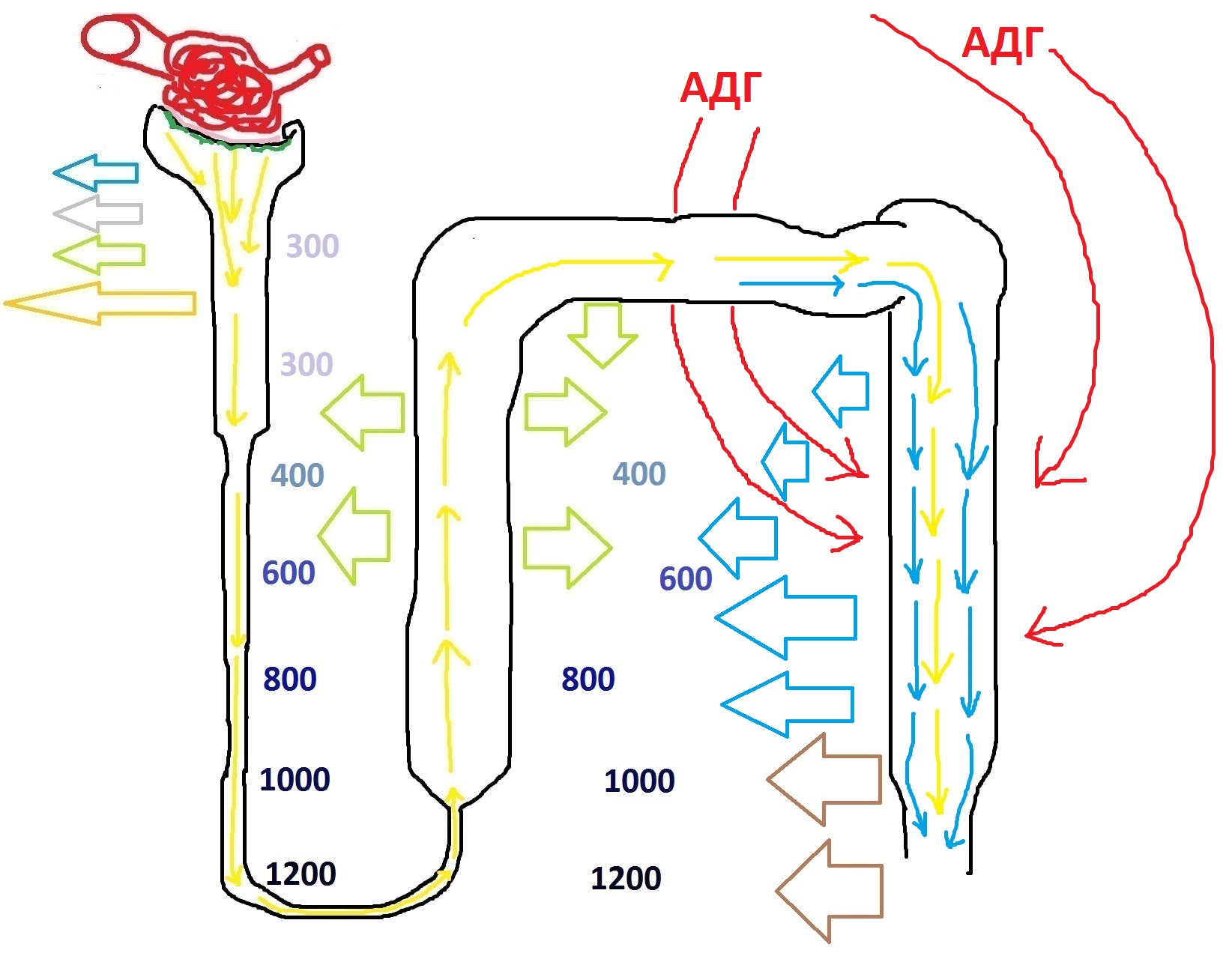
Таким образом, АДГ позволяет сберечь максимальное количество воды, путём задержки её в интерстиции почки. Нетрудно догадаться, как будет выглядеть вторичная моча (а то, что выйдет из собирательной трубочки, будет называться вторичной мочой) при стимуляции нефроном со стороны АДГ – это будет ярко-жёлтая, насыщенная солями жидкость. Количество воды в ней будет ровно столько, сколько требуется для растворения продуктов распада, которые необходимо вывести из организма. Помочится сухим порошком – это плохая идея, не так ли?
АДГ и гиперосмолярность интерстиция
Сейчас я расскажу то, что часто упускается в изучении нормальной физиологии почки. АДГ влияет на реабсорбцию воды в собирательной трубочке – и это широко известный факт. Однако, АДГ влияет ещё и гиперосмолярность интерстиция. Это достигается двумя путями.
Во-первых, мишенями для действия АДГ являются клетки дистальной части собирательной трубочки – как вы помните, там происходит частичная реабсорбция мочевины. АДГ повышает их проницаемость для мочевины, из-за чего мочевина покидает нефрон и попадает в интерстиций.
Как вы помните, мочевину, выходящую из собирательной трубочки, я обозначил коричневыми стрелочками. Давайте увеличим их количество, чтобы показать, что АДГ заставляет мочевину выходить в интерстиций:
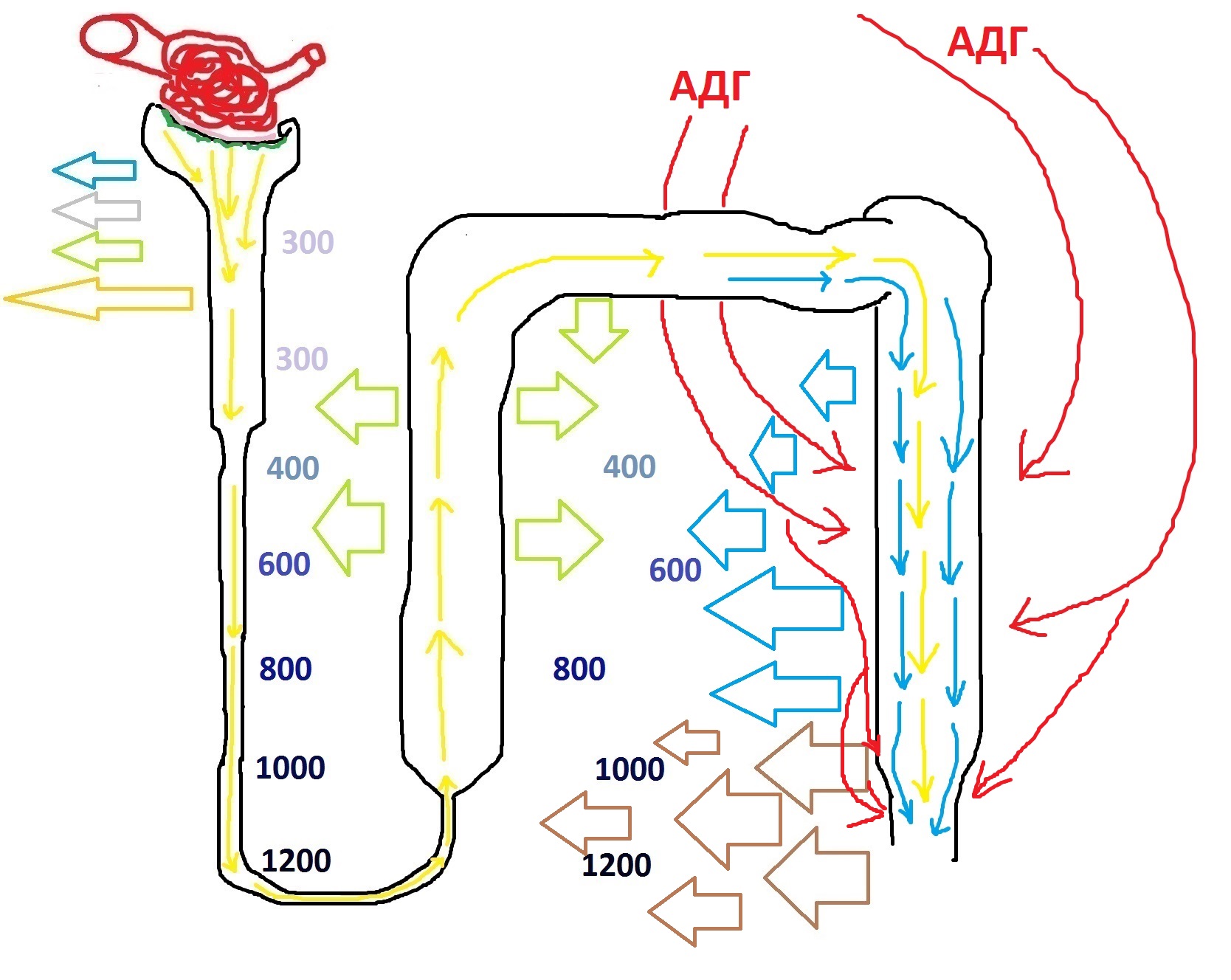
Попадание мочевины в интерстиций приводит к ещё большему повышению гиперосмолярности интерстиция, а следовательно, по закону осмоса – ещё больше реабсорбции воды в водопроницаемых частях нефрона.
Второй путь, которым АДГ усиливает гиперосмолярность интерстиция – это влияние на восходящий сегмент петли Генле. Здесь, как вы помните, происходит активный транспорт солей в интерстиций независимо от осмоса. Здесь мощные насосы, встроенные в клетки стенки, выкачивают ионы и соли в интерстиций с затратами энергии. Эти клетки являются ещё одной мишенью АДГ, который способен многократно усилить их работу. В результате, в интерстиций попадает больше солей, соответственно, ещё сильнее повышается его гиперсомолярность. Это закономерно приводит к тому, что водопроницаемые части нефрона теряют больше воды – её просто вытягивает гиперосмолярный интерстиций.
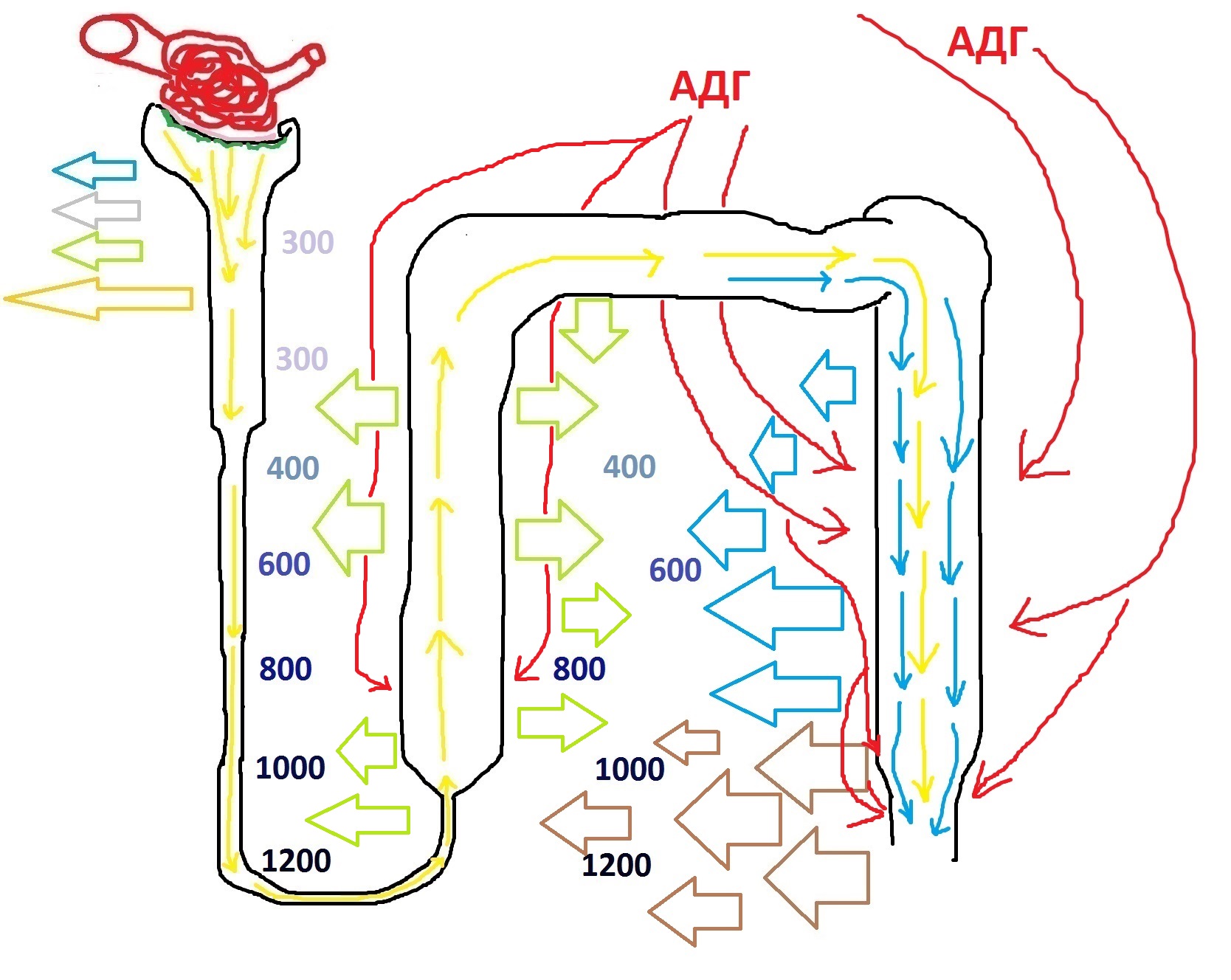
Альдостерон, натрий и калий
Клетки нефрона, наиболее чувствительные к альдостерону (гормон коры надпочечников), находятся в собирательных трубочках и дистальных извитых канальцах. Я не могу утверждать, о том, нет ли рецепторов к этому гормону в других частях нефрона, однако, согласно учебнику Гайтона и Холла, наибольшая концентрация их располагается там же, где и находятся рецепторы к АДГ.
Альдостерон также, как и АДГ, принимает участие в задержке воды в интерстиции нефрона. Однако, он делает немного по-другому – прежде всего, активирует переносчики натрия и калия, которые в этих клетках также имеются. Альдостерон активирует перенос ионов натрия в интерстиций, которые, разумеется, тянут за собой воду – в итоге, вода покидает первичную мочу и уходит в интерстиций, как и в случае с АДГ. Однако, кроме того, что альдостерон стимулирует реабсорбцию натрия, он также и очень сильно стимулирует секрецию калия в просвет нефрона.
Сейчас я добавлю эти данные на нашу схему – чертить в самом рисунке уже не получится из-за обилия стрелок, поэтому я вынесу за скобки подписи:
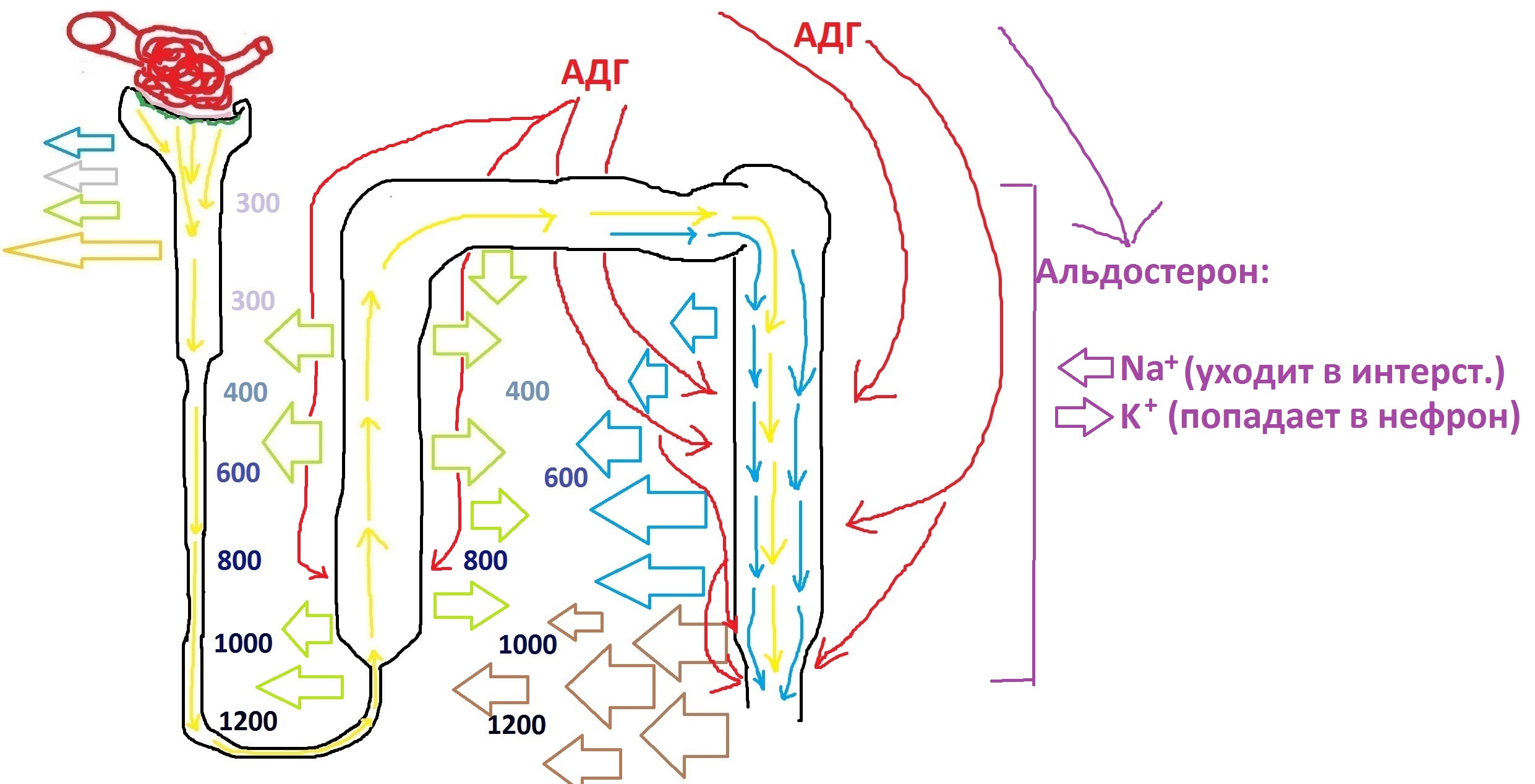
Вы можете запомнить особенность альдостерона, если познакомитесь с болезнью, называемой первичным альдостеронизмом. При этом страдании надпочечники пациента вырабатывают слишком большое количество альдостерона, многократно превышающее физиологические потребности. Основные симптомы альдостеронизма связаны как раз с потерей калия, ведь чем больше альдостерона, тем больше калия всасывается в просвет нефрона и покидает организм в составе мочи.
Снижение количества калия в крови называется гипокалиемией – и при избытке альдостерона именно гипокалиемия будет формировать многие симптомы, например, слабость в конечностях, особенно в ногах, вплоть до параличей. Это происходит из-за того, что калий является участником сокращения мышечных волокон. Кроме того, калий участвует в возбуждении и сокращении сердечной мышцы, поэтому аритмии также будут характерным симптомом альдостеронизма.
О следующей статье
Если говорить о почке и гормонах, то почка не только является мишенью для АДГ и альдостерона. Это знают немногие, но почка ещё и вырабатывает гормоны. О том, что это за гормоны, как и для чего они вырабатываются, я расскажу в следующей статье. Также я немного расскажу о том, как почка принимает участие в регулировке кислотно-щелочного равновесия нашего организма.




Добавить комментарий